Het verbeteren van de kwaliteit in de verloskunde door simulatie
De Aanpak van de Belangrijkste Uitdagingen van Vandaag

De Aanpak van de Belangrijkste Uitdagingen van Vandaag

Verloskundige zorg is een van de meest complexe, risicovolle gebieden in de gezondheidszorg — en een van de meest gecontroleerde. Effectief omgaan met noodsituaties zoals een postpartum bloeding en hypertensieve aandoeningen vereist een sterk zorgsysteem.
Toch komen veel van de meest urgente uitdagingen voort uit systemen op organisatorisch niveau: de structuren, processen en middelen die veilige, effectieve zorg ondersteunen (of belemmeren).
Voor leidinggevenden in de verloskunde en gynaecologie, risicomanagers en kwaliteitsteams is het einddoel niet alleen het verminderen van vermijdbare schade, maar ook het versterken van de systemen en samenwerking die consistente, patiëntgerichte kraamzorg mogelijk maken, — het tijdig herkennen, voorkomen en beheren van complicaties.
Simulatie biedt een pad vooruit. In de verloskunde is ervaring cruciaal — maar het kost jaren om deze op te bouwen. Wachten om ervaring op te doen met zeldzame, complexe situaties is geen betrouwbare manier om je voor te bereiden.
- Andrew Petrosoniak, MD, MSc (Med Ed), FRCPC
Spoedeisende hulp arts en leider Traumateam bij St. Michael’s Hospital in Toronto, Canada
Het gebruik van simulatie om kritieke verloskundige situaties na te bootsen in een veilige, gecontroleerde omgeving kan zwakten in workflows, protocollen en middelen blootleggen. Dit stelt u in staat systeemkwetsbaarheden aan te pakken voordat ze echte patiënten beïnvloeden.
In dit artikel verkennen we enkele van de grootste huidige uitdagingen in de verloskunde en hoe simulatie kan helpen een veiliger systeem te creëren.

Je kent de statistieken. Je leeft ze elke dag.
De uitdaging van het systeem: Vertragingen in het escaleren van zorg, verwarring over rollen, suboptimale samenwerking, protocollaire problemen of beperkte middelen staan vaak in de weg van een tijdige respons bij een postpartum hemorrhage. Dit zijn falen van systeemontwerp, niet per se van individuele vaardigheden.
Hoe simulatie helpt: Simulatie heeft aangetoond de prestaties te verbeteren tijdens postpartum hemorrhage.4 Het gebruik van een geavanceerde moeder- en bevallingssimulator stelt uw teams in staat om samen door een realistisch postpartum hemorrhage-scenario te gaan.
Onderzoek uw workflows voor massale transfusie, communicatieoverdracht en escalatieprocessen. U krijgt inzicht in waar knelpunten zich bevinden en welke systeemwijzigingen nodig zijn om een naadloze, gecoördineerde reactie te garanderen.
Het Pullman Regional Hospital simuleerde een postpartum bloeding. Door middel van simulatie waren ze in staat cruciale prestatiegegevens te verzamelen, waaronder de tijd die nodig was om bloed uit het laboratorium te bestellen en te ontvangen. Acties werden gemeten aan de hand van tijd en de hoeveelheid verloren bloed.
De prestatiegegevens onthulden dat er ruimte was voor verbetering in de tijd die het kostte om bloed uit de bloedbank te verkrijgen. Dit is een probleem dat in veel ziekenhuizen voorkomt.
Het hebben van objectieve gegevens specifiek voor hun ziekenhuis gaf hen paden om zich op te richten binnen hun Quality Assurance and Performance Improvement (QAPI)-programma. Door de gegevens konden ze doelen stellen, verbeteringen doorvoeren, en vervolgens opnieuw simuleren om hun vooruitgang enkele maanden later te meten.
De resultaten waren opmerkelijk:
- Amber Roberts, MSN, RN
Ziekenhuisopleidingscoördinator, Pullman Regional Hospital

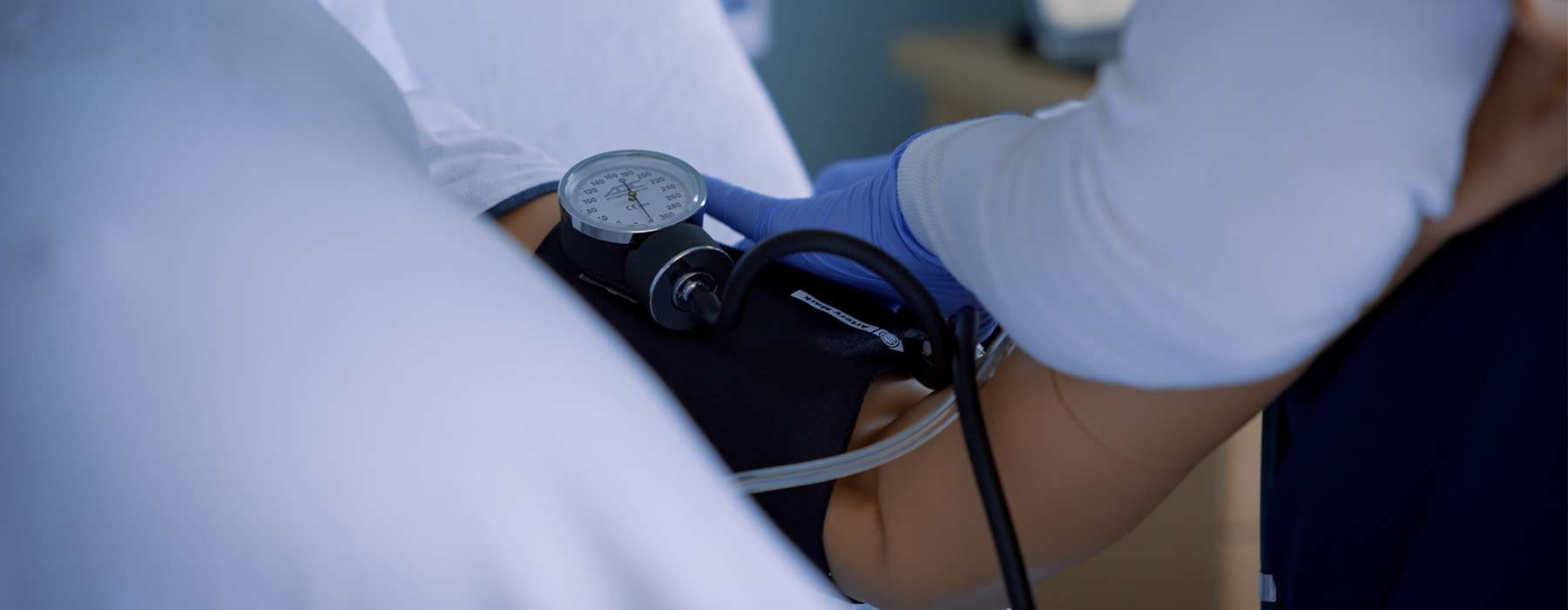
De uitdaging binnen het systeem: Problemen ontstaan vaak niet door een gebrek aan kennis, maar door onduidelijke escalatieprotocollen, gemiste diagnostische aanduidingen en slechte communicatie.
Hoe simulatie helpt: Een hoogwaardig moeder- en bevallingssimulator biedt de mogelijkheid om scenario's met preeclampsie en hypertensieve aandoeningen na te bootsen – waardoor je de uitdagingen binnen het systeem kunt aanpakken. In deze risicovrije omgeving kun je factoren testen zoals monitoringsystemen, escalatieprotocollen en de beschikbaarheid van specialisten. Wanneer problemen worden geïdentificeerd en opgelost, kan simulatie later opnieuw worden gebruikt om de effectiviteit van je strategieën te testen.
Om de impact van je scenario's te vergroten, kan het combineren ervan met een simulatiebeheer- en opnamesysteem transformatief zijn. Door automatisch video-opnames van je sessies te maken, stellen deze platforms je in staat om workflows, communicatieoverdrachten en escalatieprocessen gedetailleerd te analyseren.
Geïntegreerde AI-functionaliteiten stroomlijnen het proces verder door checklists en doorzoekbare transcripties te genereren die debriefing ondersteunen. Deze extra laag van efficiëntie maakt het eenvoudiger en sneller om knelpunten te identificeren, gerichte discussies te sturen en systeemwijzigingen te bepalen die nodig zijn voor een naadloze, gecoördineerde reactie.
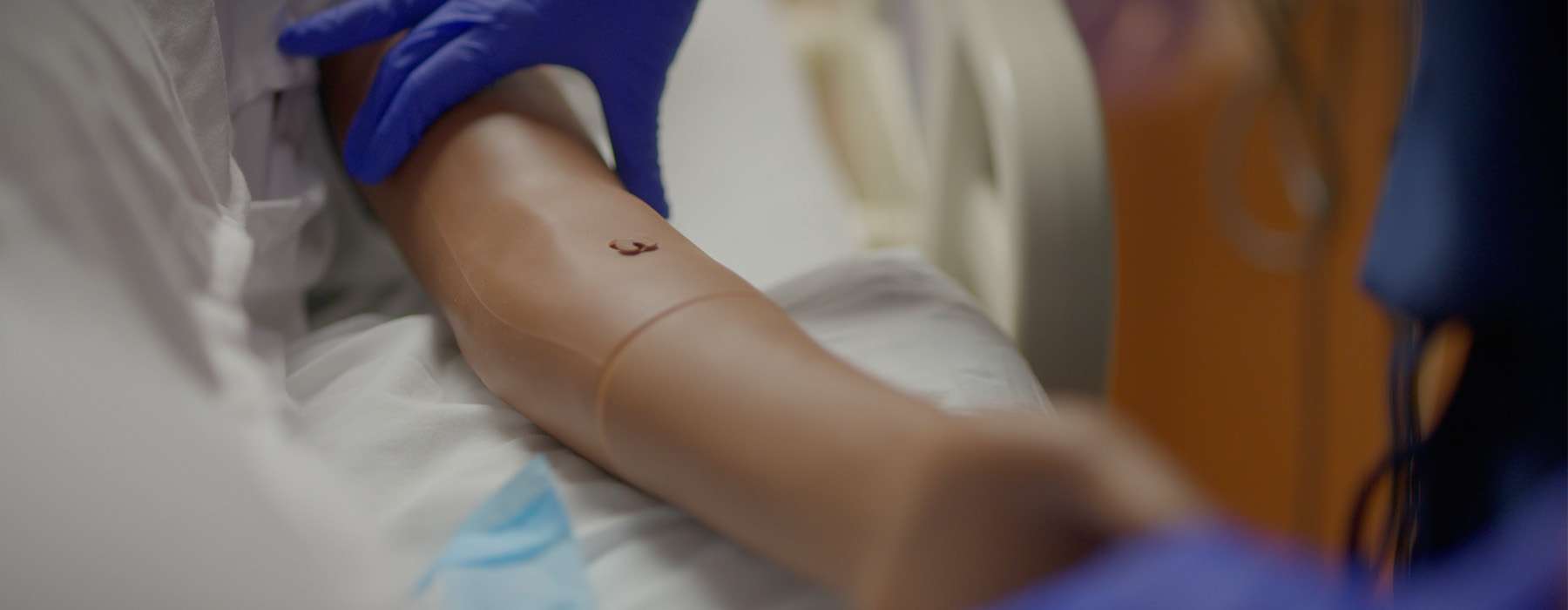
Als u bent zoals velen in de verloskunde, zijn medicatiefouten een punt van grote zorg.
De uitdaging binnen het systeem: In stressvolle obstetrische noodgevallen vormen medicatiefouten – van onjuiste dosering tot verkeerde etikettering – een aanzienlijk risico. Deze fouten komen vaak voort uit de manier waarop werkprocessen ontworpen zijn, etiketteringspraktijken of pompinstellingen, en niet alleen uit individuele fouten.
“De ‘vijf rechten’ van medicatietoediening richten zich op individuele factoren en niet noodzakelijkerwijs op systeemfouten,” legt Jennifer Vuu Sanchez, RN, Programmadirecteur Patiëntveiligheid bij CRICO, uit. “Het is dus mogelijk dat er, zelfs als een verpleegkundige de vijf rechten van medicatietoediening volgt, systeemproblemen aanwezig zijn die veilige medicatiepraktijken kunnen verstoren.”7
Hoe simulatie helpt: Simulaties die gericht zijn op medicatie reproduceren de toedieningsprocessen van begin tot eind, waarbij ze blootleggen waar het systeem kwetsbaar is. U kunt vervolgens etiketteringsstandaarden, opslagprotocollen en communicatieprocessen verfijnen om fouten te voorkomen voordat ze patiënten bereiken.

De systeemuitdaging: Verkeerde diagnoses en vertragingen in het stellen van diagnoses zijn belangrijke oorzaken van voorkomenbare schade in de verloskunde.8 Maar al te vaak wordt diagnose gezien als het oordeel van een individu, terwijl bewijs toont dat fouten meestal voortkomen uit systeemfouten, en niet uit persoonlijke tekortkomingen.9
Veelvoorkomende systeemfouten zijn vertragingen in de informatiestroom, gebrek aan beslissingsondersteunende tools en onduidelijke escalatieprocessen.
Hoe simulatie helpt: Diagnostische simulaties laten zien of teams worden ondersteund met de juiste data, processen en middelen om doortastend te handelen. Simulatie stelt teams in staat om het diagnostisch proces te oefenen en directe feedback te ontvangen.
Simulaties leveren data op die kunnen helpen vaststellen welke obstetrische gevallen de meeste diagnostische fouten bevatten, zodat u deze kunt prioriteren voor kwaliteitsverbetering. Een simulatiebeheeringssysteem kan u helpen de data te organiseren en bruikbare inzichten te verkrijgen.
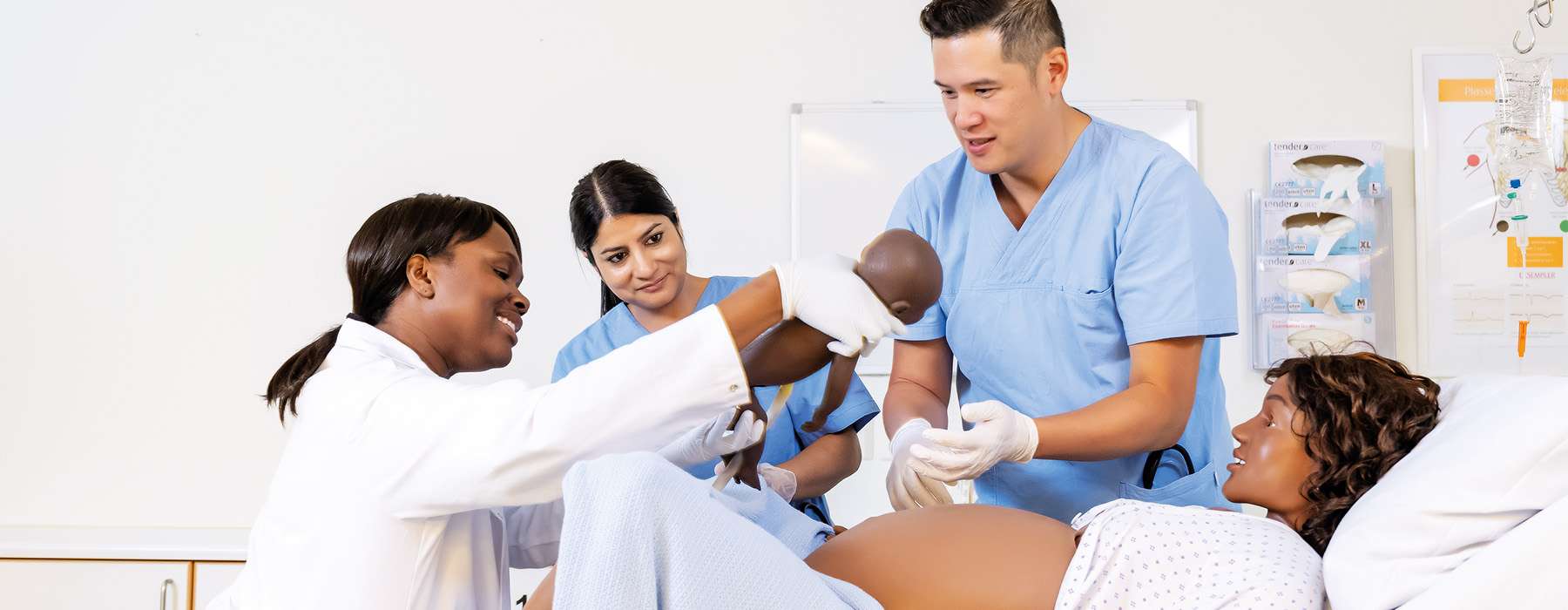
De missie van Laerdal is het helpen redden van levens. Wij geloven dat niemand onnodig zou moeten sterven of gehandicapt zou moeten raken tijdens de bevalling, door plotselinge ziekte, trauma of medische fouten.
Wij zetten ons in voor het bieden van hulpmiddelen die zorgsystemen ondersteunen om de best mogelijke zorg voor moeder en baby te leveren.
1. Petrosoniak, A. (2025, 19 februari). Wat is de waarde van training voor HALO (high acuity, low occurrence) evenementen? Linkedin.com. https://www.linkedin.com/posts/andrew-petrosoniak_simulation-activity-7298048153130254339-EJnz/
2. Wereldgezondheidsorganisatie. (2023, 10 maart). WHO Postpartum Haemorrhage Summit. Www.who.int. https://www.who.int/news-room/events/detail/2023/03/07/default-calendar/who-postpartum-haemorrhage-summit
3. Ibid.
4. Lipman, S. S., Carvalho, B., Cohen, S. E., Druzin, M. L., & Daniels, K. (2012). Reactietijden voor spoedkeizersneden: gebruik van simulatie-oefeningen om de prestaties van obstetrische teams te beoordelen en verbeteren. Journal of Perinatology, 33(4), 259–263. https://doi.org/10.1038/jp.2012.98
5. Mei is Pre-eclampsie Bewustzijnsmaand. (2025). Pre-eclampsie Stichting. https://www.preeclampsia.org/AwarenessMonth
6. Cooke, E., Sabol, B. A., & Rampersad, R. (2019). 212: Medicatie-incidenten die leiden tot schade aan patiënten in een ziekenhuisafdeling voor obstetriek. American Journal of Obstetrics and Gynecology, 222(1), S147–S147. https://doi.org/10.1016/j.ajog.2019.11.228
7. Augello, T. (2024, 14 mei). Medicatiefout leidt tot wijziging in L&D beleid. Harvard.edu; CRICO. https://www.rmf.harvard.edu/Podcasts/2024/OD-in-Labor-and-Delivery-Pushes-Change
8. Krenitsky, N. M., Perez-Urbano, I., & Goffman, D. (2024). Diagnostische fouten in obstetrische morbiditeit en mortaliteit: Methoden en uitdagingen bij het nastreven van diagnostische uitmuntendheid. Journal of Clinical Medicine, 13(14), 4245–4245. https://doi.org/10.3390/jcm13144245
9. Diagnosefouten zijn een systeemprobleem, niet alleen de schuld van de dokter |…. (2015). Clinician.com. https://www.clinician.com/articles/136459-diagnosis-errors-are-a-system-problem-not-just-doctors-fault