3 Studien, die zeigen, wie Simulation die Pflegequalität in der Neonatologie verbessert
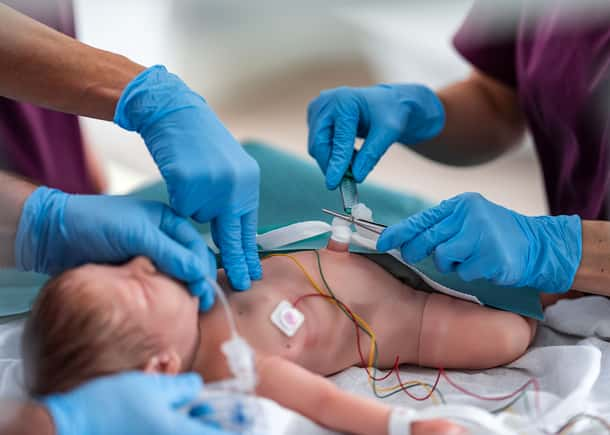

Patienten auf der Neonatalen Intensivstation (NICU) sind aufgrund ihres Entwicklungsstandes und der Komplexität ihrer Pflege besonders gefährdet. In diesem spezialisierten Umfeld sind die Auswirkungen von medizinischen Fehlern besonders gravierend.
Traditionell haben sich Verbesserungsbemühungen auf die individuelle Leistung konzentriert. Dies kann kurzfristig positive Ergebnisse erzielen. Wenn es jedoch die einzige Lösung bleibt, stagnieren die Verbesserungsbemühungen oft, was zu potenzieller Erschöpfung, emotionaler Müdigkeit, Mitgefühlsmüdigkeit und sogar moralischem Stress führen kann, wenn das Personal nötige Änderungen erkennt, sich jedoch unfähig fühlt, diese umzusetzen.
Vor diesem Hintergrund erkennen Führungskräfte der NICU, Risikomanager und Qualitätsfachleute zunehmend, dass die meisten unerwünschten Ereignisse nicht von einem einzelnen Kliniker verursacht werden, sondern durch Systemfehler.
- Dr. Jens-Christian Schwindt,
Neonatologe

Dieses neue Verständnis, dass es sich bei „Systemversagen“ um ein Versagen bei der Arbeitsweise und nicht der ausführenden Personen handelt, hat die Einführung eines neuen Paradigmas in der Simulation vorangetrieben: der translationalen Simulation.
Translationale Simulation ist der Einsatz von Simulation, um reale klinische Systeme, Prozesse und Umgebungen zu identifizieren, zu testen und zu verbessern, um Qualität und Ergebnisse zu optimieren.
Ein grundlegendes Element der translationalen Simulation ist der Einsatz von In-situ-Simulation, also Simulationen, die in der tatsächlichen klinischen Umgebung stattfinden. Durch das Testen von „Arbeit, wie sie ausgeführt wird“ anstelle von „Arbeit, wie sie vorgestellt wird“, hilft die In-situ-Simulation, latente Sicherheitsrisiken (LSTs) aufzudecken.
Häufig als „Unfälle, die darauf warten, zu passieren“ bezeichnet, sind LSTs verborgene Schwachstellen in Geräten, Umgebungen oder Prozessen. Diese Schwachstellen könnten unbemerkt bleiben, bis sie zu Patientenschäden führen.
„Was die In-situ-Simulation so kraftvoll macht, ist, dass sie es medizinischen Teams ermöglicht, genau dort zu trainieren, wo es am wichtigsten ist: in ihrer eigenen klinischen Umgebung unter realen Bedingungen,“2 erklärt Dr. Jens-Christian Schwindt, Neonatologe.
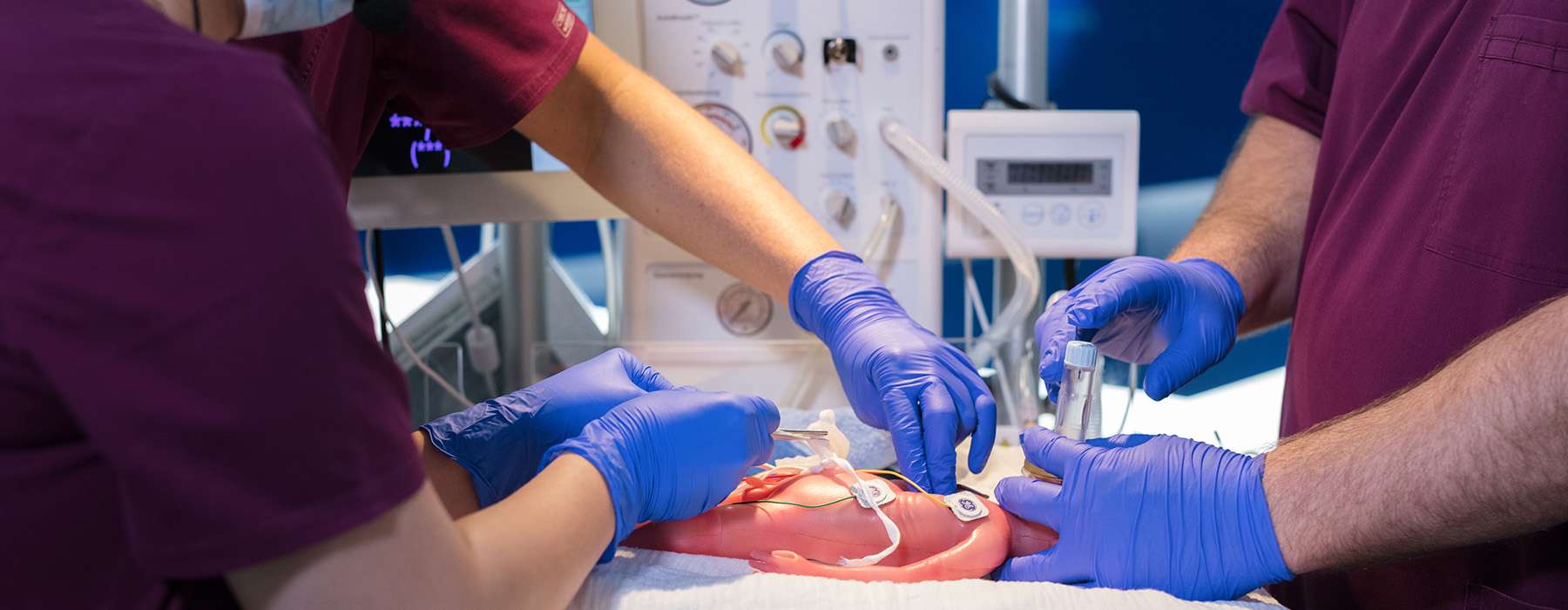
Eine multizentrische Studie zur Neonatalreanimation wurde in neun österreichischen Krankenhäusern mit einer Reihe interdisziplinärer in situ-Simulationen durchgeführt.3 Ziel war es, LSTs in den anfänglichen Simulationen zu identifizieren und zu testen, ob diese LSTs in Folgesimulationen erneut auftraten oder behoben wurden.
Um ein hohes Maß an Realismus zu erreichen, verwendete die Studie SimNewB®: einen neugeborenen, kabellosen Simulator, der sich ideal für das in situ-Training eignet.
Insgesamt wurden in den Simulationen 400 latente Sicherheitsrisiken identifiziert, in Bereichen wie:
Bedrohungen wurden um 62 % von einer Simulation zur nächsten reduziert.
Bedrohungen wurden um 45 % reduziert von einer Simulation zur nächsten.
In der Kategorie Systeme, Wege und Ressourcen beobachteten sie eine geringere Reduktion der LSTs: eine Abnahme um 10 % von einer Simulation zur nächsten. Diese Erkenntnis deutete darauf hin, dass Probleme in dieser Kategorie schwieriger zu lösen waren und mehr Zeit und Ressourcen erfordern würden, um sie zu mildern.
Letztendlich betont diese Studie die Wirksamkeit von Simulationen bei der Aufdeckung, Reduzierung und Lösung von LSTs im Laufe der Zeit.

Ein großes Kinderkrankenhaus musste 70 schwerkranke Neugeborene in ein neues Gebäude für Intensivpflege transferieren.4 Zur Vorbereitung nutzten sie Simulationen, um jedes Detail ihres Umzugsplans zu testen, damit sie Risiken minimieren konnten, bevor der erste Patient transportiert wurde.
Sie führten sechs intensive Simulationssitzungen durch, bei denen sie den Transport der Patienten von der ursprünglichen auf die neue Station simulierten. Die Teams identifizierten kritische Schwachstellen und konnten diese erfolgreich beheben:
Durch Simulation identifiziertes Problem |
Lösung |
|
Engstellen für Patienten mit hoher Pflegeintensität: |
Das Team identifizierte alternative Wege für diese Patienten. |
| Mängel in der physischen Umgebung: Während des Transports wurde die Intubation des Trainingsmodells an einer Bodennaht mit unebenem Untergrund zwischen der alten und neuen Station unbeabsichtigt entfernt. |
Das Team ging äußerst vorsichtig beim Durchqueren dieses Bereichs vor. |
| Defizite bei Ausrüstung und Vorräten: Notfallmedikationskoffer enthielten nicht die notwendigen Spritzen und Beruhigungsmittel. |
Jede Pflegkraft des Teams trug ein eigens vorbereitetes Set mit Spritzen und wichtigen Medikamenten für schnellen Zugriff. |
Die Ergebnisse waren außergewöhnlich: Alle 70 Patienten wurden sicher in 6,5 Stunden transportiert — fast die Hälfte der ursprünglich geplanten Zeit. Es gab keinerlei sicherheitsrelevante Ereignisse oder Notfallaktivierungen.
Diese Studie zeigt, wie simulationsbasierte Systemtests sicherstellen können, dass die betriebliche Einsatzbereitschaft vor realen Übergängen gewährleistet ist.
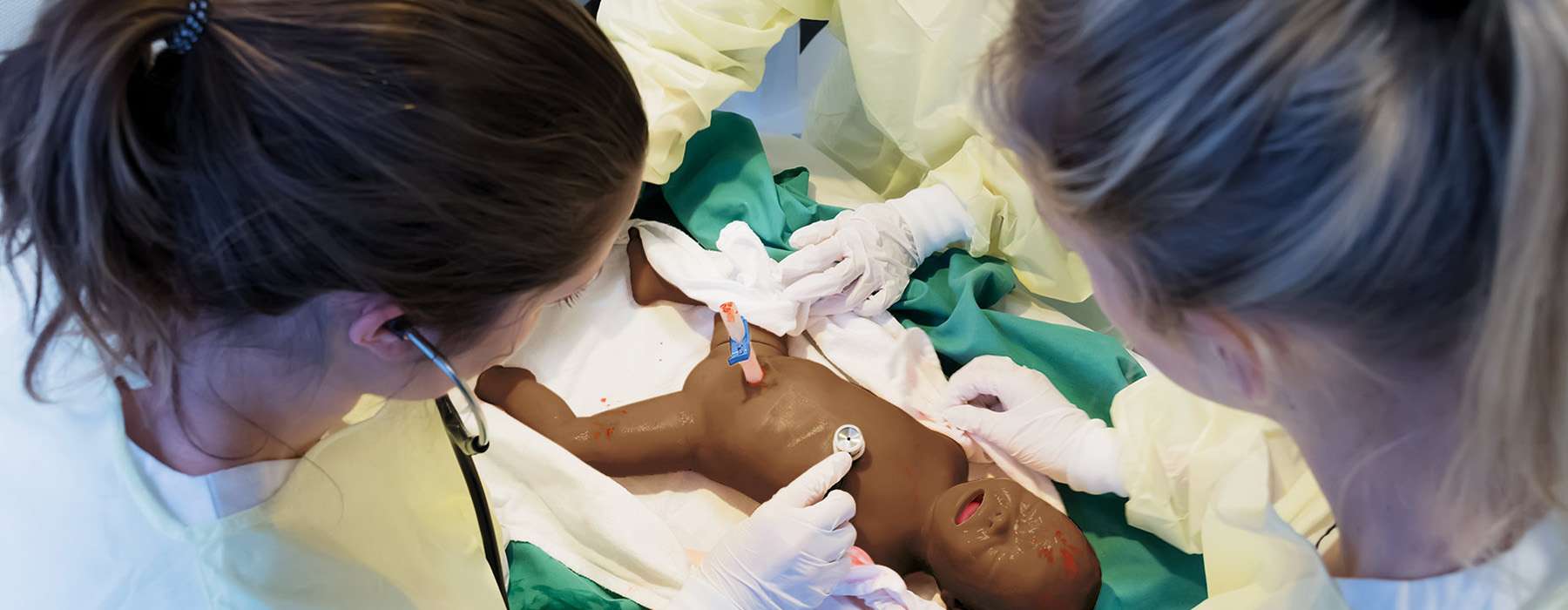
Ein grundlegender Vorteil der Verwendung von Simulationen besteht darin, dass sie Menschen im Problemlösungsprozess zusammenbringt. Eine achtjährige Langzeitstudie untersuchte, wie regelmäßige in situ-Simulationen die LSTs auf der NICU eines regionalen Krankenhauses beeinflussten.5 Es wurden dreizehn interdisziplinäre Sitzungen durchgeführt, an denen Anästhesisten, Geburtshelfer, Hebammen, Krankenschwestern und Kinderärzte teilnahmen.
Die Simulationen deckten 67 latente Sicherheitsbedrohungen auf, darunter:
Die Auswirkungen waren eindeutig:
Als das in situ-Simulationsprogramm während der COVID-19-Pandemie unterbrochen wurde, stiegen die latenten Bedrohungen wieder an. Dies beweist, dass fortlaufende Simulationen entscheidend für die Aufrechterhaltung der Patientensicherheit sind.
- Dr. Lou Halamek
Professor, Abteilung für Neonatale und Entwicklungsmedizin, Pädiatrie
Abteilung für Mütterliche-Fetale-Medizin, Gynäkologie und Geburtshilfe
Stanford University

Bereit, in situ-Simulation auszuprobieren, um Qualitätsverbesserungen in Ihrer NICU voranzutreiben? Hier sind 3 Tipps für den Einstieg.
![]()
1. Verwenden Sie lebensechte Neugeborenensimulatoren.
Um die tatsächliche Auswirkung von LSTs zu testen – und um Verbesserungen vor der Behandlung von echten Patienten zu prüfen – wählen Sie einen hochfunktionalen Neugeborenensimulator wie die termingerechten Emily/Emma und den frühgeborenen Paul. Diese Simulatoren verfügen über realistische innere Strukturen sowie lebensechte Gesichts- und Hautmerkmale. Die nahtlose Kombination aus fortschrittlicher Technologie und authentischem Aussehen und Gefühl verwandelt eine Simulation in ein vollständiges Sinneserlebnis.
![]()
2. Zeichnen Sie Ihre Simulationen auf.
Die Nutzung eines drahtlosen Simulationsaufzeichnungssystems wie der SimCapture Mobile Camera App ermöglicht es, Simulationen in situ aufzuzeichnen. Sehen Sie sich die Aufnahmen erneut an, annotieren Sie wichtige Momente und führen Sie eine Nachbesprechung mit Ihrem Team durch. Das Ansehen der Aufzeichnung kann den Anbietern helfen, eine „außenstehende Perspektive auf sich selbst“ zu gewinnen - und wie die Systeme, in denen sie arbeiten, die Leistung beeinflussen können.
![]()
3. Generieren Sie Simulationsdaten, die Verbesserungen vorantreiben können.
Ihre Simulationen liefern eine enorme Menge an Leistungsdaten. Ein Simulationsmanagementsystem wie SimCapture kann Ihnen dabei helfen, all diese Daten in bedeutungsvolle und umsetzbare Erkenntnisse zu organisieren. Sie können die Leistung im Laufe der Zeit bewerten, Verbesserungsbereiche identifizieren und die Daten nutzen, um eine kontinuierliche Qualitätsverbesserung in Ihrer NICU zu fördern.
Wir unternehmen spannende Dinge im Bereich der Qualitätsverbesserung im Gesundheitswesen. Besuchen Sie unsere Hub-Seite zur Qualitätsverbesserung im Gesundheitswesen, um weitere Ressourcen zu erhalten, und sprechen Sie unbedingt mit einem unserer Laerdal-Mitarbeiter, um zu erfahren, wie wir Sie bei Ihren Bemühungen unterstützen können.