Cómo la simulación puede descubrir amenazas latentes para la seguridad
La simulación puede ser un método poderoso para potenciar tus esfuerzos en seguridad del paciente en este ámbito.

La simulación puede ser un método poderoso para potenciar tus esfuerzos en seguridad del paciente en este ámbito.

Dra. Victoria Brazil, médica de emergencias y educadora¹
¿Confía en el enfoque actual de su hospital para identificar y mitigar las amenazas latentes a la seguridad (LST, por sus siglas en inglés) dentro del sistema y así mejorar la seguridad del paciente?
Las amenazas latentes a la seguridad (LST) suelen describirse como “accidentes a punto de ocurrir”.² Las LST son problemas del sistema que no son inmediatamente evidentes y que pueden facilitar la aparición de errores por parte de los profesionales de la salud.³
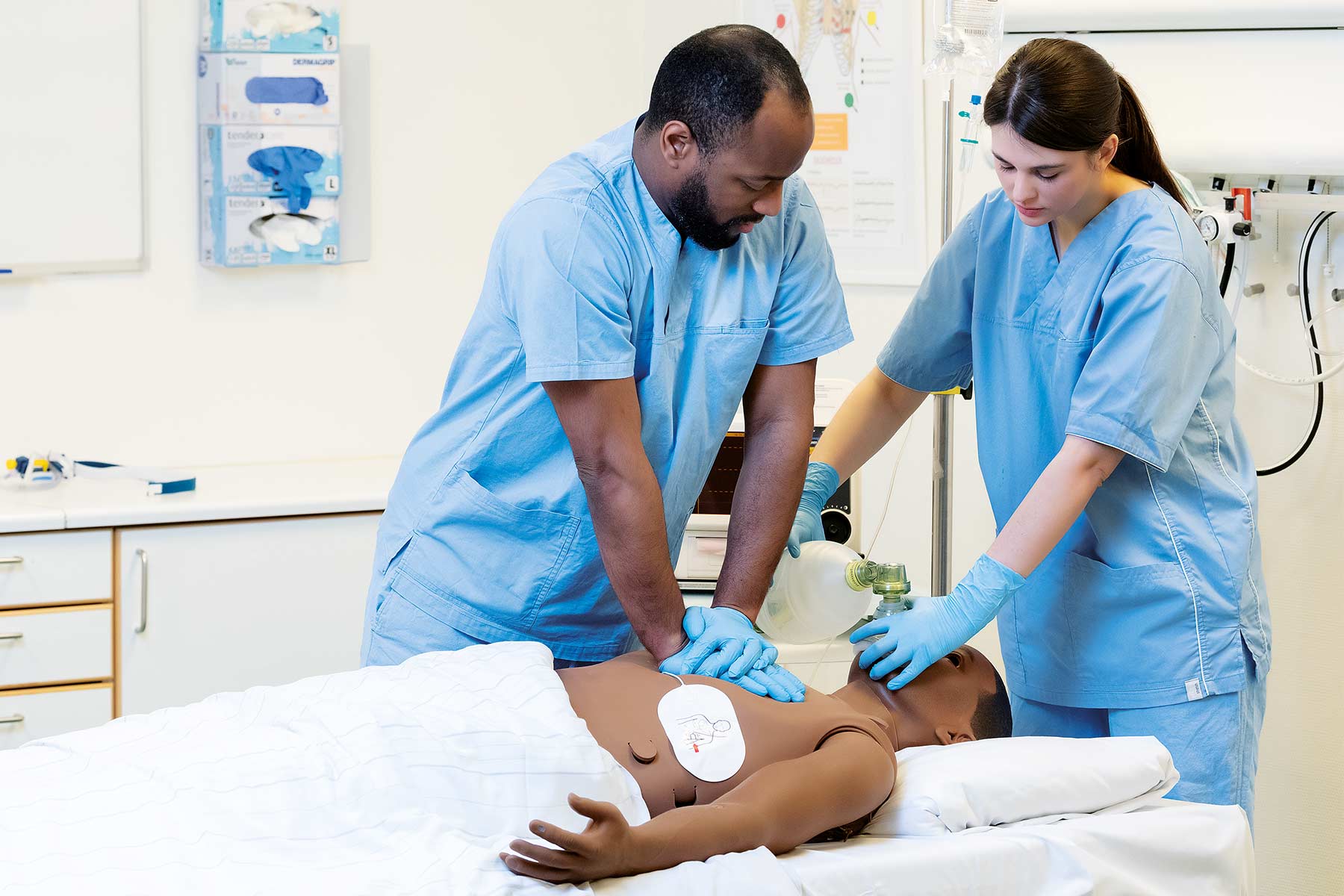
Existe un reconocimiento creciente del uso de la simulación in situ —es decir, la simulación que se lleva a cabo en el entorno real de atención de la salud— como una herramienta poderosa de mejora de la calidad para descubrir LST.⁵
Siga leyendo para explorar cómo puede utilizar la simulación in situ para ayudar a identificar amenazas latentes a la seguridad y promover la mejora continua de la calidad en su hospital.

Dado que se lleva a cabo en el entorno clínico real, la simulación in situ ofrece una oportunidad única para identificar amenazas latentes a la seguridad (LST) relacionadas con el propio equipamiento, el espacio físico, los procesos y los protocolos, antes de que lleguen a afectar a un paciente.
El Dr. Andrew Petrosoniak, MD, MSc (Med Ed), FRCPC, médico de emergencias y líder del equipo de trauma del Hospital St. Michael’s en Toronto, Canadá, compara la simulación in situ con las pruebas de choque de un automóvil.⁶
«Puede imaginarse que ninguna empresa automotriz lanzaría un vehículo que no haya sido sometido a pruebas de choque», señala. «No es suficiente conducirlo por el vecindario y decir que es seguro. Debe ser sometido a una colisión. En simulación, el proceso es exactamente el mismo. Podemos replicar sistemas y procesos, y estudiar los espacios físicos mucho mejor mediante simulación, para comprender exactamente cómo funcionará todo antes de que llegue un paciente».
A continuación, analizamos cinco tipos de amenazas latentes a la seguridad que la simulación ha permitido identificar, junto con ejemplos concretos de cómo los hospitales han aprovechado esta poderosa herramienta para fortalecer sus iniciativas de seguridad del paciente.

Los expertos en seguridad del paciente coinciden en que la comunicación y el trabajo en equipo son componentes fundamentales para una atención segura y eficaz.⁷ Sin embargo, las fallas en la comunicación son el principal factor que contribuye a los eventos centinela.⁸
La simulación in situ proporciona un entorno libre de riesgos para evaluar y mejorar la dinámica del equipo y la comunicación. Las simulaciones pueden reproducir escenarios multidisciplinarios que implican la interacción entre diversos profesionales de la salud, incluidos médicos, enfermeros, farmacéuticos y otros miembros del equipo. Un escenario de simulación bien diseñado, seguido de un debriefing cuidadoso, puede ayudar a identificar amenazas latentes a la seguridad (LST) relacionadas con fallas de comunicación, malentendidos o quiebres en la comunicación entre los distintos integrantes del equipo de atención.
Cuando se piensa en los tipos de escenarios en los que el trabajo en equipo sólido es absolutamente esencial, suelen venir a la mente los códigos de emergencia. Un estudio sobre reanimación en trauma mediante entrenamiento en equipo con simulación in situ identificó 843 LST durante 12 simulaciones.⁹ El cincuenta por ciento de ellas estuvo relacionado con el trabajo en equipo y la comunicación, y muchas de las LST fueron clasificadas como amenazas críticas.
Las LST incluyeron:
Se ha demostrado que la simulación ayuda a desarrollar modelos mentales compartidos en equipos interprofesionales de atención de la salud.¹¹ Después de participar en simulaciones en el Cincinnati Children’s Hospital Medical Center, el equipo concluyó que el desarrollo de un modelo mental compartido era tan crucial que los enfermeros de primera línea insistieron en incorporarlo al formulario de flujo de reanimación como un componente que debía comunicarse al equipo dentro de los primeros 3 a 5 minutos de la atención a un paciente críticamente enfermo.12
Descargue esta lista de verificación con las amenazas latentes a la seguridad (LST) más comunes y cómo las organizaciones las han resuelto, para que pueda explorar estas áreas dentro de su propia organización.


La simulación in situ puede identificar de manera eficaz brechas comunes de conocimiento del personal en cada etapa de un escenario clínico. Por ejemplo, al ejecutar un solo escenario de código, es posible detectar brechas de conocimiento que van desde la dosificación adecuada de epinefrina, la realización de RCP de alta calidad, hasta el uso correcto de equipos como el desfibrilador.
Dado que los códigos son emergencias de baja frecuencia, mantener las competencias al día puede ser un desafío, pero esto puede tener implicaciones críticas ante un paro cardíaco. En el Boys Town National Research Hospital, en Boys Town, Nebraska, la simulación ayudó a identificar una brecha de conocimiento relacionada con sus desfibriladores. Habían adquirido nuevos desfibriladores en 2021, pero como nunca se habían utilizado, la competencia del personal ya no estaba actualizada. Identificar esta brecha permitió tomar medidas correctivas y garantizar que el personal fuera competente antes de enfrentar una emergencia cardíaca real. Este fue solo uno de los numerosos LST que identificaron mediante la simulación.
Un hospital de la ciudad de Nueva York llevó a cabo 74 simulaciones de código.¹³ Se identificaron 29 casos de brechas de conocimiento relacionadas con el uso del desfibrilador, incluida la forma de encenderlo, el uso del modo DEA frente al modo manual, la utilización del mecanismo de retroalimentación de RCP y la correcta colocación de los parches. A partir de este hallazgo, se incorporaron puntos educativos en el debriefing de cada simulación para reforzar el conocimiento sobre el desfibrilador, y también se implementaron más capacitaciones y revisiones sobre el uso del desfibrilador en el centro de simulación.

Los escenarios de simulación permiten que los profesionales de la salud practiquen todo el proceso de administración de medicamentos, desde la prescripción hasta la dispensación y la administración al paciente.
Entre las amenazas latentes a la seguridad (LST) más comunes relacionadas con la medicación que la simulación ha ayudado a identificar se incluyen:
El Departamento de Emergencias Pediátricas del Cincinnati Children’s Hospital Medical Center llevó a cabo 90 simulaciones in situ.¹⁴ Se identificaron 73 amenazas latentes a la seguridad (LST), y el 30 % de ellas estaban relacionadas con la seguridad en la medicación, entre ellas:
Otro estudio multicéntrico, que incluyó simulaciones de emergencias obstétricas, identificó problemas relacionados con:¹⁵
En todos estos ejemplos, la simulación permitió que los hospitales implementaran medidas correctivas antes de que estos riesgos llegaran a afectar a un paciente real.
El Dr. Andrew Petrosoniak compartió cómo su hospital utilizó la simulación para mejorar de forma significativa su protocolo de transfusión masiva.¹⁶
Durante las simulaciones, identificaron problemas como:
Como resultado, el hospital simplificó el proceso de solicitud de sangre y capacitó a los camilleros sobre la importancia crítica de la entrega rápida de sangre para un paciente traumatizado.
Cuando posteriormente evaluaron cómo los ajustes en el protocolo se reflejaban en la atención real de los pacientes, los resultados fueron notablemente positivos.

Este ejemplo demuestra que el uso de la simulación para identificar y mejorar problemas en los protocolos puede tener un impacto significativo en la atención al paciente.

Uno de los mayores beneficios de la simulación in situ es que permite utilizar el propio equipamiento de la institución. Al hacerlo, muchos hospitales han identificado problemas como:
![]()
No conocer la ubicación del equipamiento, lo que genera retrasos en la atención
![]()
Falta de organización del equipamiento en áreas específicas
![]()
Equipos que no funcionan correctamente
![]()
Equipamiento faltante
En un estudio que incluyó 18 simulaciones in situ realizadas en 11 servicios de urgencias, se identificaron 158 amenazas latentes a la seguridad (LST), de las cuales el 25 % estaban relacionadas con el equipamiento.¹⁸ Entre ellas se encontraron:
![]()
Equipamiento que no estaba fácilmente accesible, como kits de línea central y tubos de tórax
![]()
Fallas en el equipamiento, incluidos problemas con la luz del laringoscopio y el balón de un marcapasos transvenoso
![]()
Equipamiento inadecuado, incluidos dispositivos obsoletos
.Las simulaciones también pueden diseñarse específicamente para incluir fallas del equipamiento médico. Esto permite que los profesionales de la salud practiquen su respuesta ante este tipo de situaciones, identificando LST relacionadas con la confiabilidad del equipamiento, problemas de mantenimiento y las posibles consecuencias para la atención al paciente.

Numerosos estudios muestran una relación directa entre una cultura de seguridad positiva —en la que la seguridad es una prioridad compartida— y una mejora en la seguridad del paciente.¹⁹
La simulación in situ puede ayudar a fomentar una cultura de seguridad al demostrar a los equipos que ellos pueden desempeñar un papel fundamental en la mejora del sistema, y al empoderarlos con la convicción de que sus acciones pueden generar un impacto real en los resultados de los pacientes dentro del hospital.
Descargue esta lista de verificación con las amenazas latentes a la seguridad (LST) más comunes y cómo las organizaciones las han resuelto, para que pueda explorar estas áreas dentro de su propia organización.

Si le interesa aprovechar el poder de la simulación in situ, un factor clave para el éxito es construir una colaboración estrecha entre el equipo de educación en simulación y los equipos de seguridad del paciente de su hospital.
Las simulaciones generan una gran cantidad de datos valiosos sobre amenazas latentes a la seguridad (LST). Sin embargo, si estos datos no están bien organizados y clasificados por temas, utilizando un lenguaje común, es posible que no resulten significativos para todos los involucrados. Al trabajar de manera conjunta, es posible garantizar que las tendencias y los aprendizajes clave derivados de los datos de simulación tengan el máximo impacto en las iniciativas de mejora de la calidad de su hospital.
Conozca cómo Advocate Health logró integrar sus equipos de educación en simulación y seguridad del paciente para alinearse en sus objetivos de seguridad del paciente.