3 estudios que muestran cómo la simulación mejora la calidad del cuidado en la UCIN
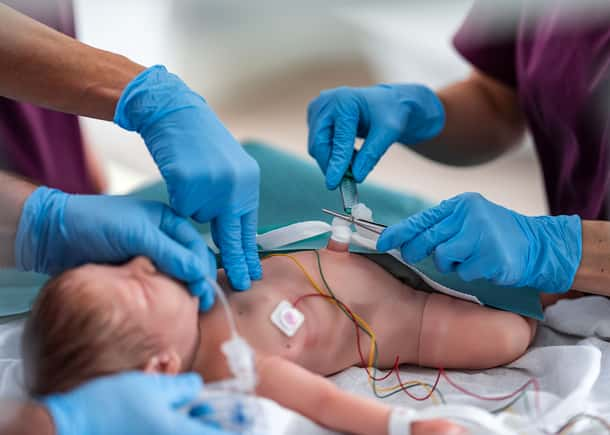

Los pacientes en la Unidad de Cuidados Intensivos Neonatales (UCIN) son especialmente vulnerables debido a su etapa de desarrollo físico y la complejidad de su cuidado. En este entorno especializado, las consecuencias de los errores médicos son especialmente graves.
Tradicionalmente, los esfuerzos de mejora se han centrado en el rendimiento individual. Esto puede tener resultados positivos a corto plazo. Pero si esta es la única solución, los esfuerzos de mejora fácilmente se estancan, lo que puede llevar al agotamiento, la fatiga emocional, el cansancio por compasión e incluso la angustia moral, ya que el personal identifica cambios necesarios pero siente que no puede actuar.
A la luz de esto, los líderes de la UCIN, los gestores de riesgos y los profesionales de calidad están reconociendo cada vez más que la mayoría de los eventos adversos no son causados por un único clínico, sino por fallos en el sistema.
- Dr. Jens-Christian Schwindt,
Neonatólogo

Este nuevo entendimiento de que el "fallo del sistema", o el fallo en cómo se lleva a cabo el trabajo en lugar del fallo de quién realiza el trabajo, ha impulsado la adopción de un nuevo paradigma en simulación: la simulación traslacional.
La simulación traslacional es el uso de la simulación para identificar, probar y mejorar sistemas clínicos, procesos y entornos del mundo real con el objetivo de mejorar la calidad y los resultados.
Un elemento fundamental de la simulación traslacional es el uso de la simulación in situ, o simulación que tiene lugar en el entorno clínico real. Al probar el “trabajo tal como se realiza”, en lugar del “trabajo tal como se imagina”, la simulación in situ ayuda a descubrir amenazas latentes para la seguridad (LST, por sus siglas en inglés).
Comúnmente conocidas como “accidentes esperando a suceder”, las LST son vulnerabilidades ocultas en equipos, entornos o procesos. Estas vulnerabilidades pueden pasar desapercibidas hasta que contribuyen a causar daño al paciente.
“Lo que hace que la simulación in situ sea tan poderosa es que permite a los equipos médicos entrenar justo donde más importa: en su propio entorno clínico, bajo condiciones reales,”2 explica el Dr. Jens-Christian Schwindt, neonatólogo.
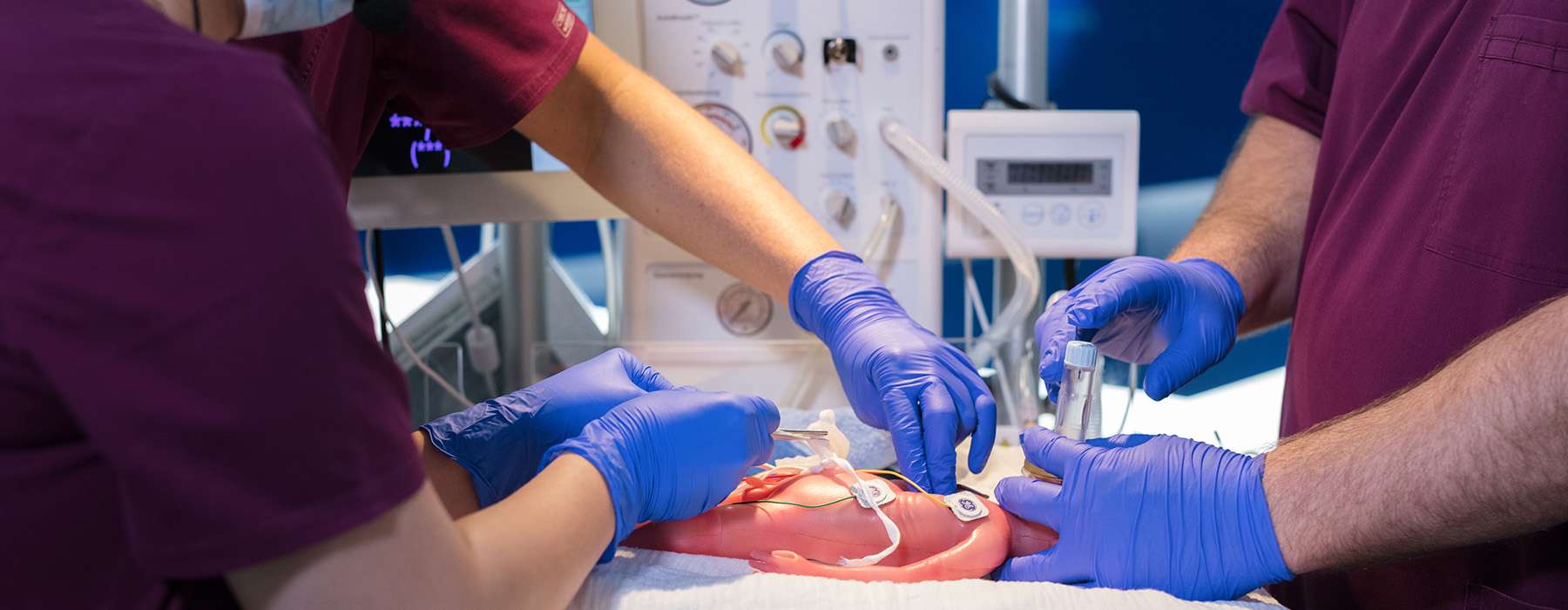
Se llevó a cabo un estudio multicéntrico sobre la reanimación neonatal en nueve hospitales de Austria utilizando una serie de simulaciones interdisciplinarias in situ.3 Su objetivo era identificar las amenazas latentes a la seguridad (LST) en las simulaciones iniciales y evaluar si dichas amenazas se repetían o se habían resuelto en las simulaciones de seguimiento.
Para lograr un alto nivel de realismo, el estudio utilizó SimNewB®: un simulador de recién nacidos sin cables, ideal para entrenamiento in situ.
Se identificaron un total de 400 amenazas latentes a la seguridad en las simulaciones, en áreas que incluyen:
Las amenazas se redujeron en un 62% de una simulación a la siguiente.
Las amenazas se redujeron en un 45% de una simulación a la siguiente.
En la categoría de sistemas, vías y recursos, observaron una menor reducción en los LST: una disminución del 10 % de una simulación a la siguiente. Este hallazgo sugirió que los problemas en esta categoría eran más desafiantes de resolver y requerirían más tiempo y recursos para mitigarlos.
En última instancia, este estudio enfatiza la eficacia de la simulación para descubrir, reducir y resolver los LST con el tiempo.

Un gran hospital infantil necesitaba trasladar a 70 neonatos críticamente enfermos a un nuevo edificio de Cuidados Críticos.4 Para prepararse, utilizaron simulaciones para probar cada detalle de su plan de traslado y así mitigar riesgos antes de transportar al primer paciente.
Realizaron seis intensas sesiones de simulación, durante las cuales simularon el traslado de los pacientes de la UCIN desde la unidad original a la nueva unidad. Los equipos identificaron vulnerabilidades clave y las mitigaron con éxito:
Problema identificado a través de la simulación |
Solución |
|
Restricciones en los recorridos para pacientes de alta gravedad: |
El equipo identificó rutas alternativas para estos pacientes. |
| Deficiencias en el entorno físico: Durante el traslado, el maniquí fue accidentalmente extubado al pasar por una junta del suelo con un desnivel entre la unidad antigua y la nueva. |
El equipo tomó extrema precaución al maniobrar por esta área. |
| Deficiencias de equipos y suministros: Los kits de medicamentos para emergencias carecían de jeringas esenciales y sedantes. |
Cada enfermera del equipo llevaba un paquete dedicado con jeringas y medicamentos esenciales listos para acceso rápido. |
Los resultados fueron extraordinarios: los 70 pacientes fueron trasladados de manera segura en 6,5 horas — casi la mitad del tiempo proyectado. No hubo incidentes de seguridad ni activaciones de código.
Este estudio demuestra cómo las pruebas de sistemas basadas en simulación pueden garantizar la preparación operativa antes de realizar transiciones en el mundo real.
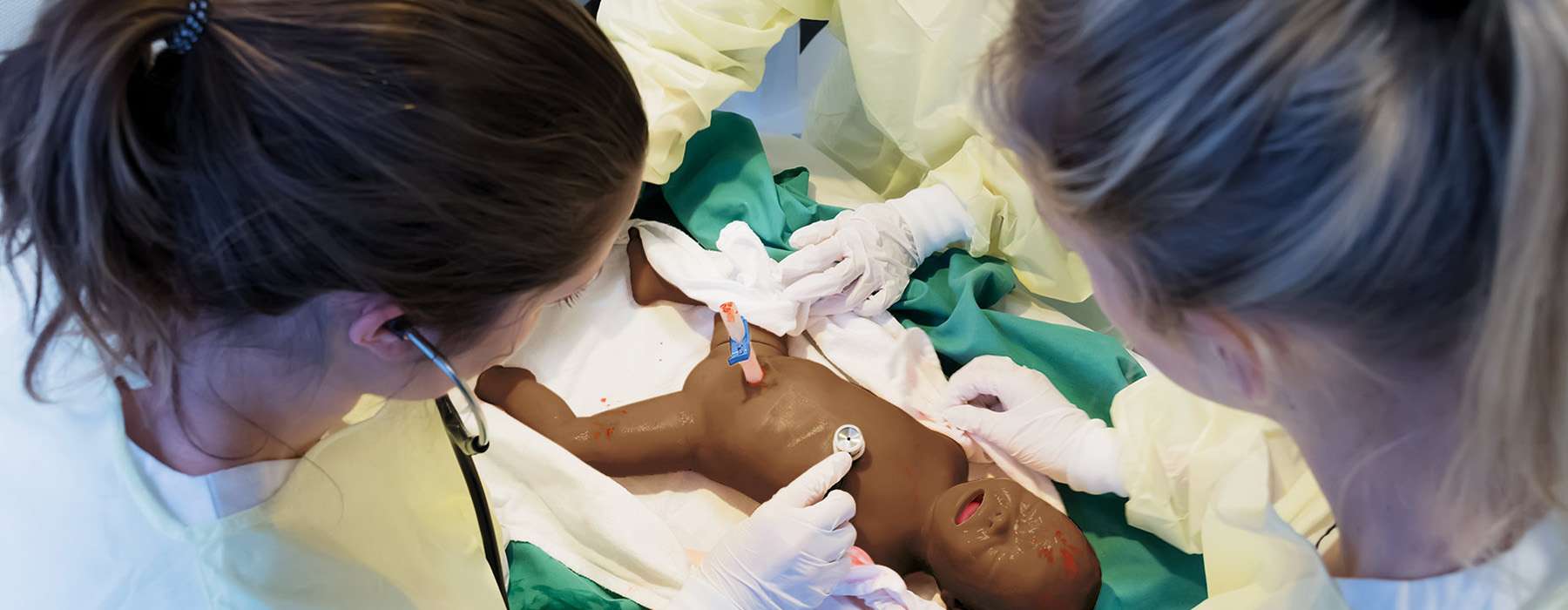
Un beneficio fundamental del uso de simulaciones es que reúne a las personas en el proceso de resolución de problemas. Un estudio a largo plazo de ocho años examinó cómo las simulaciones in situ regulares influyeron en las amenazas latentes a la seguridad (TLS) en la UCI neonatal de un hospital regional.5 Se llevaron a cabo trece sesiones interdisciplinarias, involucrando anestesistas, obstetras, matronas, enfermeras y pediatras.
Las simulaciones descubrieron 67 amenazas latentes a la seguridad, incluyendo:
El impacto fue claro:
Cuando el programa de simulación in situ se detuvo durante la pandemia de COVID-19, las amenazas latentes volvieron a aumentar. Esto demuestra que la simulación continua es esencial para mantener la seguridad del paciente.

- Dr. Lou Halamek
Profesor, División de Medicina Neonatal y del Desarrollo, Departamento de Pediatría
División de Medicina Materno-Fetal, Departamento de Ginecología y Obstetricia
Universidad de Stanford

¿Listo para probar la simulación in situ para impulsar la mejora de la calidad en tu UCIN? Aquí tienes 3 consejos para empezar.
![]()
1. Use simuladores neonatales realistas.
Para probar el impacto real de los LST - y para probar cualquier mejora antes de tratar a pacientes reales - elija un simulador neonatal de alta fidelidad como el de término completo Emily/Emma y el prematuro Paul. Estos simuladores tienen estructuras internas realistas y características faciales y de piel muy naturales. La combinación perfecta de tecnología avanzada con un aspecto y tacto auténticos transforma una simulación en una experiencia sensorial completa.
![]()
2. Graba tus simulaciones.
Usar un sistema de grabación de simulación inalámbrico como la app SimCapture Mobile Camera te permite grabar simulaciones in situ. Revisa el material grabado, anota momentos clave y realiza sesiones de análisis con tu equipo. Ver la grabación puede ayudar a los proveedores a obtener una “perspectiva externa de sí mismos” - y cómo los sistemas en los que trabajan pueden afectar su rendimiento.
![]()
3. Genera datos de simulación que puedan impulsar la mejora.
Tus simulaciones generarán una gran cantidad de datos de rendimiento. Un sistema de gestión de simulación como SimCapture puede ayudarte a organizar todos esos datos en análisis significativos y accionables. Puedes evaluar el rendimiento a lo largo del tiempo, identificar áreas de mejora y utilizar los datos para fomentar una mejora continua de la calidad en tu NICU.
Estamos haciendo cosas emocionantes en el campo de la Mejora de la Calidad Sanitaria. Sigue nuestra página central de Mejora de la Calidad Sanitaria para más recursos, y asegúrate de hablar con uno de nuestros representantes de Laerdal para ver cómo podemos ayudarte en tus esfuerzos.