3 studies die aantonen hoe simulatie de kwaliteit van zorg op de neonatale intensive care unit (NICU) verbetert
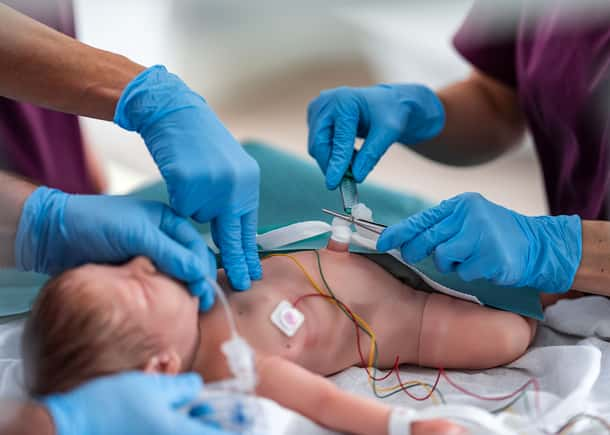

Patiënten in de Neonatale Intensive Care Unit (NICU) zijn uniek kwetsbaar vanwege hun stadium in fysieke ontwikkeling en de complexiteit van hun zorg. In deze gespecialiseerde omgeving zijn de gevolgen van medische fouten bijzonder ernstig.
Traditioneel hebben verbeteringsinitiatieven zich gericht op individuele prestaties. Dit kan op korte termijn positieve resultaten opleveren. Maar als het de enige oplossing is, stagneren verbeteringsinitiatieven gemakkelijk, wat kan leiden tot burn-out, emotionele uitputting, compassiemoeheid en zelfs morele distress wanneer personeel noodzakelijke veranderingen identificeert maar het gevoel heeft niet te kunnen handelen.
Gezien dit erkennen NICU-leiders, risicomanagers en kwaliteitsprofessionals steeds vaker dat de meeste ongewenste gebeurtenissen niet worden veroorzaakt door een enkele zorgverlener, maar door systeemfouten.
- Dr. Jens-Christian Schwindt,
Neonatoloog

Dit nieuwe inzicht dat "systeemfalen", of falen in hoe werk wordt uitgevoerd in plaats van falen door wie het werk uitvoert, heeft de adoptie van een nieuwe simulatieparadigma gestimuleerd: translationele simulatie.
Translationele simulatie is het gebruik van simulatie om echte klinische systemen, processen en omgevingen te identificeren, testen en verbeteren om kwaliteit en resultaten te verbeteren.
Een fundamenteel element van translationele simulatie is het gebruik van in situ-simulatie, of simulatie die plaatsvindt in de daadwerkelijke klinische omgeving. Door te testen op "werk zoals uitgevoerd," in plaats van "werk zoals voorgesteld," helpt in situ-simulatie verborgen veiligheidsbedreigingen (LST’s) bloot te leggen.
Vaak aangeduid als "ongelukken die wachten om te gebeuren," zijn LST’s verborgen kwetsbaarheden in apparatuur, omgeving of processen. Deze kwetsbaarheden blijven mogelijk onopgemerkt totdat ze bijdragen aan schade voor de patiënt.
“Wat in situ-simulatie zo krachtig maakt, is dat het medische teams in staat stelt te trainen juist waar dat het meest van belang is: in hun eigen klinische omgeving, onder realistische condities,”2 legt Dr. Jens-Christian Schwindt, neonatoloog, uit.
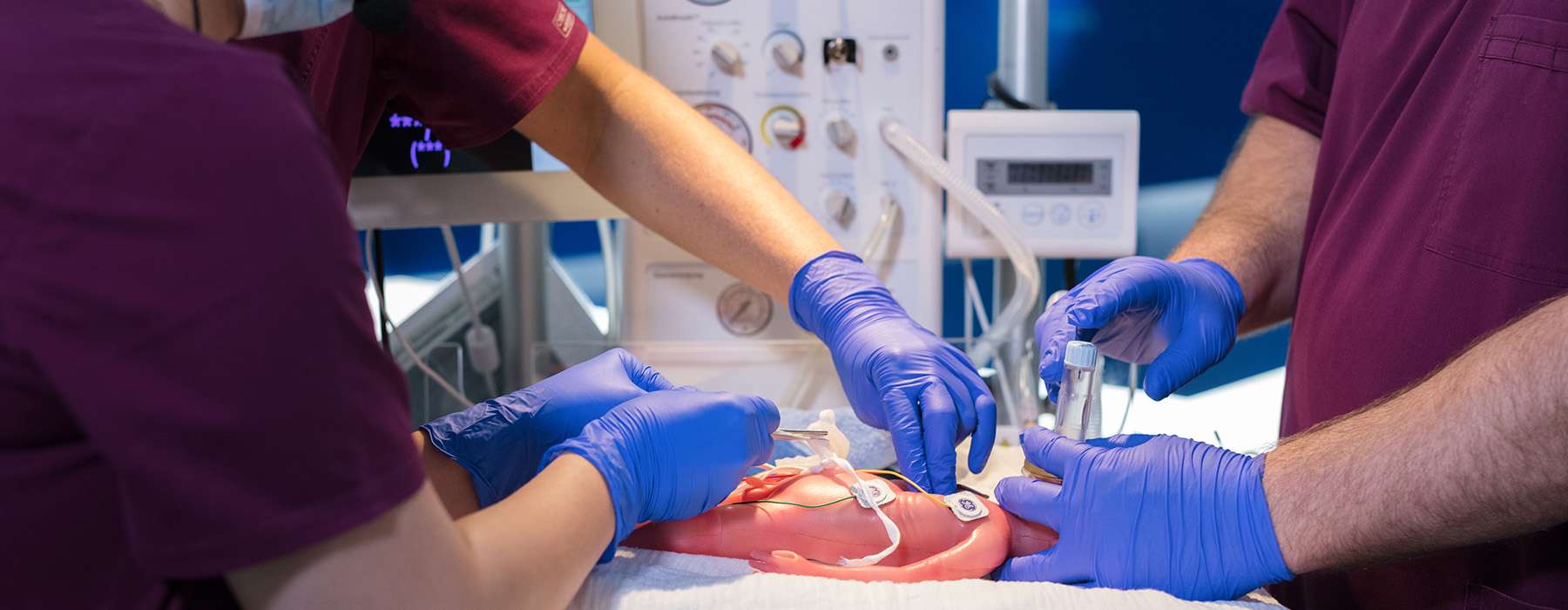
Een multicenterstudie van neonatale reanimatie werd uitgevoerd in negen Oostenrijkse ziekenhuizen met behulp van een reeks interdisciplinaire in situ-simulaties.3 Het doel was om LST's in de initiële simulaties te identificeren en te testen of deze LST's terugkeerden of waren opgelost in opvolgende simulaties.
Om een hoog realiteitsniveau te bereiken, maakte de studie gebruik van SimNewB®: een draadloze simulator van een pasgeborene, ideaal voor in situ-training.
In totaal werden 400 latente veiligheidsrisico’s geïdentificeerd over de simulaties heen, in gebieden waaronder:
Bedreigingen werden met 62% verminderd van de ene simulatie naar de volgende.
Bedreigingen werden met 45% verminderd van de ene simulatie naar de volgende.
In de categorie systemen, paden en middelen zagen ze een kleinere vermindering in LST's: een daling van 10% van de ene simulatie naar de volgende. Deze bevinding suggereerde dat problemen in deze categorie moeilijker op te lossen waren en meer tijd en middelen zouden vergen om te verhelpen.
Uiteindelijk benadrukt deze studie de effectiviteit van simulaties bij het blootleggen, verminderen en oplossen van LST's in de loop van de tijd.

Een groot kinderziekenhuis moest 70 ernstig zieke neonaten verplaatsen naar een nieuw gebouw voor Intensieve Zorg.4 Om zich voor te bereiden, gebruikten ze simulatie om elk detail van hun verplaatsingsplan te testen, zodat ze risico's konden beperken voordat de eerste patiënt werd vervoerd.
Ze voerden zes intensieve simulatiesessies uit, waarin ze het verplaatsen van de NICU-patiënten van de oorspronkelijke afdeling naar de nieuwe afdeling simuleerden. De teams identificeerden belangrijke kwetsbaarheden en pakten deze succesvol aan:
Probleem geïdentificeerd door simulatie |
Oplossing |
|
Beperkingen in de route voor patiënten met hoge zorgbehoefte: |
Het team identificeerde alternatieve routes voor deze patiënten. |
| Fouten in de fysieke omgeving: Tijdens het transport werd de manikin per ongeluk geëxtubeerd bij een vloernaad met ongelijke grond tussen de oude en nieuwe afdelingen. |
Het team ging uiterst voorzichtig te werk bij het manoeuvreren door dit gebied. |
| Tekorten aan apparatuur en benodigdheden: Kits met medicijnen voor noodgevallen misten essentiële spuiten en sedativa. |
Elke teamverpleegkundige droeg een speciale tas met spuiten en essentiële medicijnen binnen handbereik. |
De resultaten waren buitengewoon: alle 70 patiënten werden veilig verplaatst in 6,5 uur — bijna de helft van de geschatte tijd. Er waren geen veiligheidsincidenten of code-activeringen.
Deze studie toont aan hoe simulatie-gebaseerde systeemtests operationele gereedheid kunnen waarborgen vóór overgangssituaties in de echte wereld.
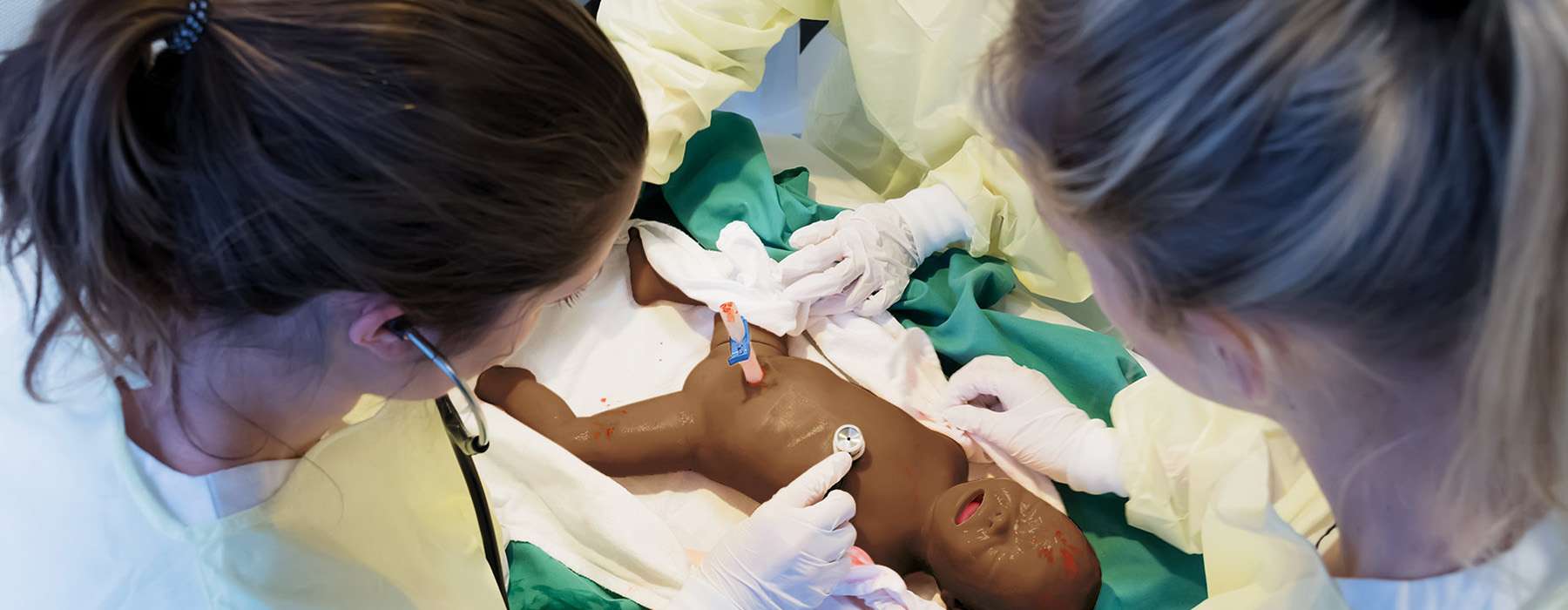
Een fundamenteel voordeel van het gebruik van simulatie is dat het mensen samenbrengt in het proces van probleemoplossing. Een langlopende, achtjarige studie onderzocht hoe regelmatige in situ simulaties LST's beïnvloedden in de NICU van een regionaal ziekenhuis.5 Dertien interdisciplinaire sessies werden uitgevoerd, met deelname van anesthesiologen, gynaecologen, verloskundigen, verpleegkundigen en kinderartsen.
De simulaties brachten 67 latente veiligheidsrisico's aan het licht, waaronder:
De impact was duidelijk:
Toen het in situ simulatieprogramma werd gepauzeerd tijdens de COVID-19-pandemie, namen latente risico's weer toe. Dit bewijst dat continue simulatie essentieel is voor het waarborgen van patiëntveiligheid.

- Dr. Lou Halamek
Professor, Afdeling Neonatale en Ontwikkelingsgeneeskunde, Departement Kindergeneeskunde
Afdeling Maternaal-Fetale Geneeskunde, Departement Gynaecologie en Obstetrie
Stanford University

Klaar om in situ simulatie te proberen om kwaliteitsverbetering in uw NICU te stimuleren? Hier zijn 3 tips om te beginnen.
![]()
1. Gebruik neonatale simulators die levensecht zijn.
Om de impact van LST's in het echte leven te testen - en om verbeteringen te testen voordat echte patiënten worden behandeld - kies een hoogwaardige neonatale simulator zoals voldragen Emily/Emma en premature Paul. Deze simulators hebben realistische interne structuren en levensechte gezichts- en huidkenmerken. Het naadloos combineren van geavanceerde technologie met een authentieke uitstraling en gevoel transformeert een simulatie in een volledige zintuiglijke ervaring.
![]()
2. Neem uw simulaties op.
Met behulp van een draadloos simulatie-opnamesysteem zoals de SimCapture Mobile Camera-app kunt u simulaties in situ opnemen. Bekijk de opnames opnieuw, annoteer belangrijke momenten en houd een nabespreking met uw team. Het bekijken van de opname kan zorgverleners helpen om een “beeld van zichzelf van buitenaf” te krijgen - en hoe de systemen waarin zij werken prestaties kunnen beïnvloeden.
![]()
3. Genereer simulatiegegevens die verbetering kunnen stimuleren.
Uw simulaties zullen een enorme hoeveelheid prestatiegegevens opleveren. Een simulatiemanagementsysteem zoals SimCapture kan u helpen al deze gegevens te organiseren in zinvolle en bruikbare inzichten. U kunt prestatiebenchmarking uitvoeren over tijd, verbeterpunten identificeren en de gegevens gebruiken om continue kwaliteitsverbetering binnen uw NICU te stimuleren.
We doen spannende dingen op het gebied van Kwaliteitsverbetering in de Gezondheidszorg. Volg onze hubpagina voor Kwaliteitsverbetering in de Gezondheidszorg voor meer bronnen, en praat zeker met een van onze Laerdal-vertegenwoordigers om te zien hoe we u kunnen helpen in uw inspanningen.