3 badania wykazujące, w jaki sposób symulacja poprawia jakość opieki na oddziale intensywnej terapii noworodków (NICU)
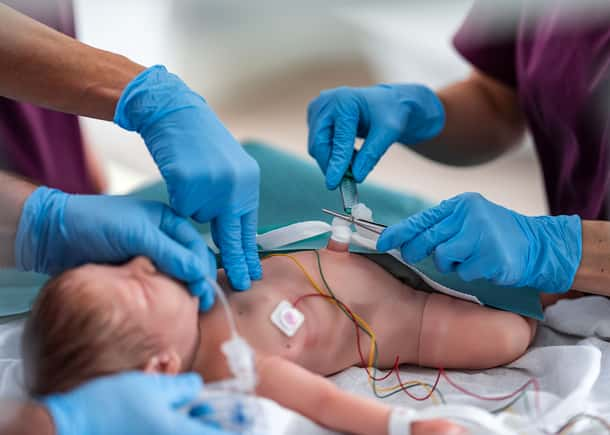

Pacjenci oddziału intensywnej terapii noworodków (NICU) są wyjątkowo narażeni z powodu swojego etapu rozwoju fizycznego i złożoności opieki, jakiej wymagają. W tym specjalistycznym środowisku ryzyko błędów medycznych jest wyjątkowo wysokie.
Tradycyjnie działania podejmowane w celu poprawy jakości koncentrowały się na indywidualnych wynikach pracy. W krótkim okresie może to przynieść pozytywne rezultaty. Jeśli jednak jest to jedyne rozwiązanie, działania te szybko osiągają punkt plateau, co może prowadzić do wypalenia zawodowego, emocjonalnego wyczerpania, zmęczenia współczuciem, a nawet stresu moralnego, gdy personel dostrzega potrzebne zmiany, ale nie czuje się w stanie ich wprowadzić.
W związku z tym liderzy NICU, menedżerowie ryzyka oraz specjaliści ds. jakości coraz częściej zdają sobie sprawę, że większość zdarzeń niepożądanych nie wynika z działania pojedynczego lekarza, ale z awarii systemu.
- Dr Jens-Christian Schwindt,
Neonatolog

To nowe zrozumienie, że "awaria systemów", czyli awaria w sposobie wykonywania pracy, a nie w tym, kto tę pracę wykonuje, napędza przyjęcie nowego paradygmatu w symulacjach: symulacji translacyjnej.
Symulacja translacyjna to wykorzystanie symulacji do identyfikacji, testowania i ulepszania rzeczywistych systemów, procesów i środowisk klinicznych w celu poprawy jakości i wyników.
Podstawowym elementem symulacji translacyjnej jest wykorzystanie symulacji in situ, czyli symulacji odbywającej się w rzeczywistym środowisku klinicznym. Testując „pracę, jaka jest wykonana”, a nie „pracę, jaką sobie wyobrażono”, symulacja in situ pomaga odkryć ukryte zagrożenia bezpieczeństwa (LSTs).
Powszechnie nazywane „wypadkami, które czekają na zdarzenie”, LSTs to ukryte podatności w sprzęcie, środowisku lub procesach. Te podatności mogą pozostać niezauważone, dopóki nie przyczynią się do szkody dla pacjenta.
„To, co czyni symulację in situ tak potężną, to fakt, że pozwala zespołom medycznym szkolić się tam, gdzie to ma największe znaczenie: w ich własnym środowisku klinicznym, w rzeczywistych warunkach,”2 wyjaśnia Dr Jens-Christian Schwindt, neonatolog.
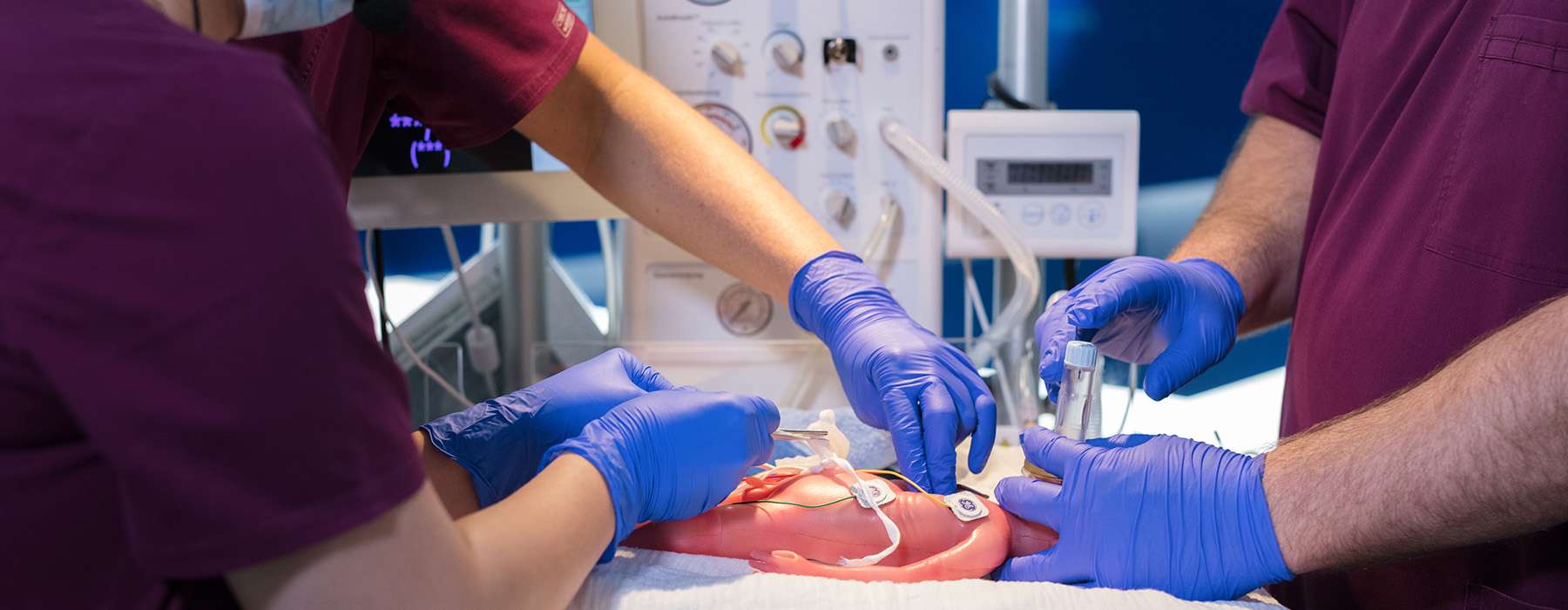
Przeprowadzono wieloośrodkowe badanie resuscytacji noworodków w dziewięciu austriackich szpitalach, wykorzystując serię interdyscyplinarnych symulacji in situ.3 Celem było zidentyfikowanie LST w początkowych symulacjach oraz sprawdzenie, czy te LST powtórzyły się lub zostały rozwiązane w kolejnych symulacjach.
Aby osiągnąć wysoki poziom realizmu, w badaniu wykorzystano SimNewB®: symulator noworodka bezprzewodowy, idealny do treningu in situ.
W sumie w trakcie symulacji zidentyfikowano 400 ukrytych zagrożeń dla bezpieczeństwa w obszarach takich jak:
Zagrożenia zostały zredukowane o 62% z jednej symulacji do kolejnej.
Zagrożenia zostały zredukowane o 45% z jednej symulacji do drugiej.
W kategorii systemów, ścieżek i zasobów odnotowano mniejszy spadek LST: o 10% z jednej symulacji do kolejnej. To odkrycie sugeruje, że problemy w tej kategorii są trudniejsze do rozwiązania i będą wymagały więcej czasu i zasobów na złagodzenie.
Ostatecznie badanie to podkreśla skuteczność symulacji w odkrywaniu, redukowaniu i rozwiązywaniu LST z czasem.

Duży szpital dziecięcy musiał przenieść 70 krytycznie chorych noworodków do nowego budynku opieki intensywnej.4 Aby się przygotować, wykorzystano symulacje do przetestowania każdego szczegółu planu przeniesienia, aby zminimalizować ryzyko przed transportem pierwszego pacjenta.
Przeprowadzono sześć intensywnych sesji symulacyjnych, podczas których zasymulowano przenoszenie pacjentów oddziału intensywnej opieki neonatologicznej (NICU) z pierwotnej jednostki do nowej. Zespoły zidentyfikowały kluczowe słabe punkty i skutecznie je wyeliminowały:
Problem zidentyfikowany podczas symulacji |
Rozwiązanie |
|
Ograniczenia ścieżki dla pacjentów w ciężkim stanie: |
Zespół zidentyfikował alternatywne ścieżki dla tych pacjentów. |
| Wady środowiska fizycznego: Podczas transportu manekin został nieumyślnie ekstubowany na nierównej powierzchni między starym a nowym oddziałem. |
Zespół stosował szczególną ostrożność podczas przemieszczania się przez ten obszar. |
| Niedobory sprzętu i zaopatrzenia: Zestawy leków "na kod" nie zawierały niezbędnych strzykawek i środków uspokajających. |
Każda pielęgniarka zespołu miała ze sobą dedykowany zestaw zawierający strzykawki i niezbędne leki gotowe do szybkiego użycia. |
Rezultaty były niezwykłe: wszystkich 70 pacjentów zostało przeniesionych bezpiecznie w 6,5 godziny — prawie o połowę szybciej niż przewidywano. Nie odnotowano żadnych incydentów związanych z bezpieczeństwem ani aktywacji kodów.
Badanie to pokazuje, jak systemy testowanie oparte na symulacji mogą zapewnić gotowość operacyjną przed rzeczywistymi przejściami.
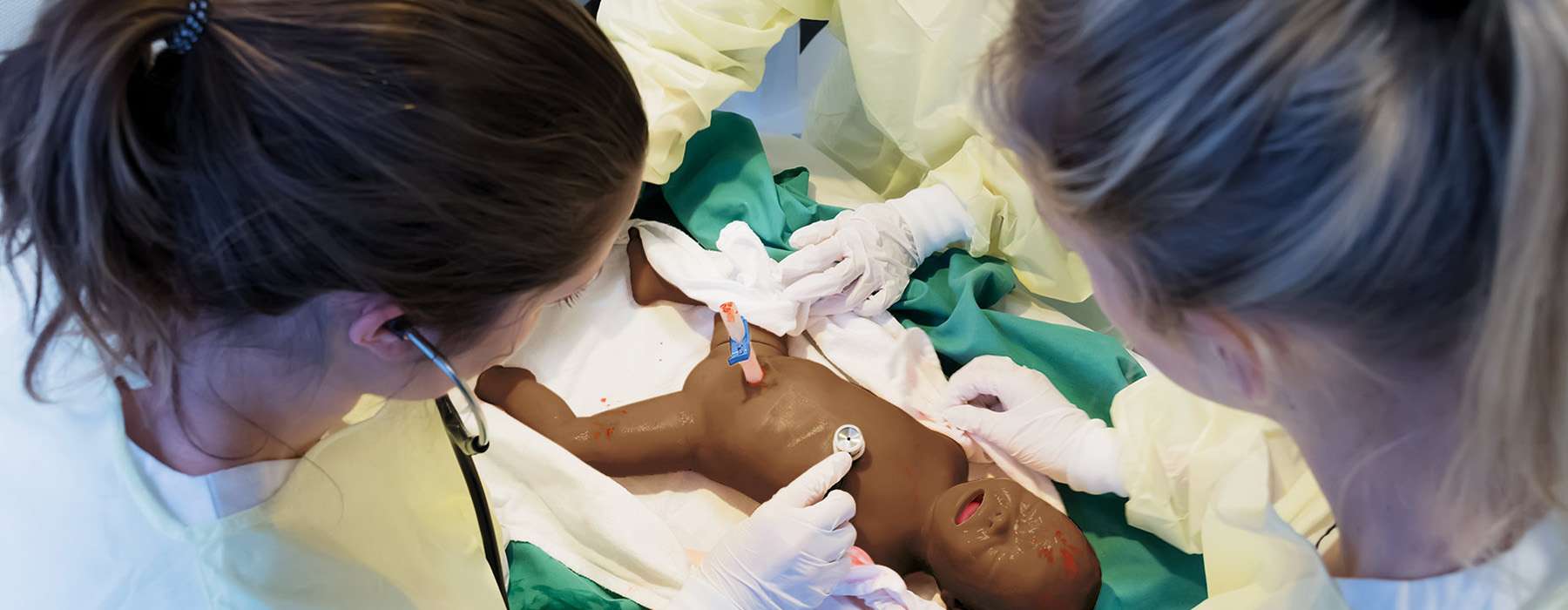
Podstawową zaletą korzystania z symulacji jest to, że łączy ludzi w procesie rozwiązywania problemów. Długoterminowe, ośmioletnie badanie przeanalizowało, jak regularne symulacje in situ wpłynęły na LST w oddziale neonatologii regionalnego szpitala.5 Przeprowadzono trzynaście interdyscyplinarnych sesji, angażując anestezjologów, położników, położne, pielęgniarki i pediatrów.
Symulacje ujawniły 67 ukrytych zagrożeń dotyczących bezpieczeństwa, w tym:
Wpływ był jasny:
Kiedy program symulacji in situ został wstrzymany podczas pandemii COVID-19, liczba ukrytych zagrożeń znacznie wzrosła. To dowód, że ciągła symulacja jest niezbędna dla utrzymania bezpieczeństwa pacjentów.

- Dr Lou Halamek
Profesor, Oddział Neonatologii i Medycyny Rozwojowej, Wydział Pediatrii
Oddział Medycyny Matczyno-Płodowej, Wydział Ginekologii i Położnictwa
Uniwersytet Stanforda

Gotowy, aby spróbować symulacji in situ, aby poprawić jakość w swojej OITN? Oto 3 wskazówki, jak zacząć.
![]()
1. Używaj symulatorów noworodków wiernie odwzorowujących rzeczywistość.
Aby przetestować rzeczywisty wpływ LST - oraz sprawdzić ulepszenia przed leczeniem prawdziwych pacjentów - wybierz wysokiej jakości symulator noworodkowy, taki jak symulator urodzonego w terminie Emily/Emma oraz wcześniaka Paul. Te symulatory mają realistyczne struktury wewnętrzne oraz wiernie odwzorowane cechy twarzy i skóry. Bezproblemowe połączenie zaawansowanej technologii z autentycznym wyglądem i odczuciami zmienia symulację w pełnowymiarowe doświadczenie sensoryczne.
![]()
2. Nagraj swoje symulacje.
Korzystanie z bezprzewodowego systemu nagrywania symulacji, takiego jak aplikacja SimCapture Mobile Camera, pozwala na nagrywanie symulacji in situ. Oglądaj ponownie nagrania, dodawaj komentarze do kluczowych momentów i omawiaj je z zespołem. Oglądanie nagrań pozwala dostarczyć pracownikom „widok siebie z zewnątrz” - oraz zrozumieć, jak systemy, w których pracują, mogą wpływać na ich skuteczność.
![]()
3. Generuj dane symulacyjne, które mogą wspierać poprawę.
Twoje symulacje wygenerują ogromną ilość danych dotyczących wydajności. System zarządzania symulacjami, taki jak SimCapture, może pomóc Ci uporządkować wszystkie te dane w znaczące i praktyczne wnioski. Możesz śledzić wyniki na przestrzeni czasu, identyfikować obszary wymagające poprawy oraz wykorzystywać dane do napędzania ciągłego doskonalenia jakości w Twoim oddziale intensywnej opieki noworodków (NICU).
Robimy ekscytujące rzeczy w dziedzinie poprawy jakości opieki zdrowotnej. Śledź naszą stronę główną dotyczącą poprawy jakości opieki zdrowotnej, aby uzyskać więcej zasobów, i koniecznie porozmawiaj z jednym z naszych przedstawicieli Laerdal, aby dowiedzieć się, jak możemy Ci pomóc w Twoich działaniach.