3 Studier som visar hur simulering förbättrar vårdkvaliteten på neonatalavdelningen (NICU)
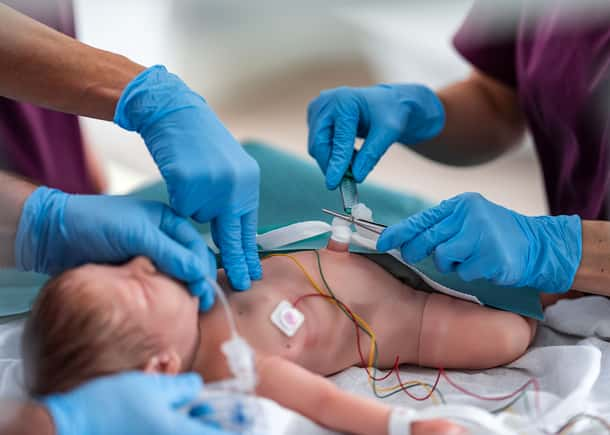

Patienter på neonatalavdelningen (NICU) är särskilt utsatta på grund av sin fysiska utvecklingsstadium och komplexiteten i deras vård. I denna specialiserade miljö är konsekvenserna av medicinska fel ovanligt höga.
Traditionellt har förbättringsåtgärder fokuserat på individuella prestationer. Detta kan ge positiva resultat på kort sikt. Men om det är den enda lösningen, kan förbättringsarbetet snabbt stagnera, vilket leder till risk för utbrändhet, känslomässig utmattning, medkänslotrötthet och till och med moralisk stress när personalen identifierar behov av förändring men känner sig oförmögna att agera.
Med detta i åtanke inser NICU-ledare, riskhanterare och kvalitetsansvariga allt oftare att de flesta negativa händelser inte orsakas av en enskild kliniker, utan av systemfel.
- Dr. Jens-Christian Schwindt,
Neonatolog

Denna nya förståelse att "systemfel", eller fel i hur arbete utförs snarare än fel av den som utför arbetet, har drivit på antagandet av en ny paradigm inom simulering: translationssimulering.
Translationssimulering är användningen av simulering för att identifiera, testa och förbättra verkliga kliniska system, processer och miljöer för att förbättra kvalitet och resultat.
En grundläggande del av translationssimulering är användningen av in situ-simulering, eller simulering som sker i den faktiska kliniska miljön. Genom att testa “arbete som det faktiskt utförs,” snarare än “arbete som det föreställs,” hjälper in situ-simulering till att avslöja latenta säkerhetshot (LST).
Vanligen kallade “olyckor som väntar på att hända,” är LST dolda sårbarheter i utrustning, miljö eller processer. Dessa sårbarheter kan förbli oupptäckta tills de leder till skada för patienter.
“Vad som gör in situ-simulering så kraftfull är att den låter medicinska team träna precis där det är som viktigast: i deras egen kliniska miljö, under verkliga förhållanden,”2 förklarar Dr. Jens-Christian Schwindt, neonatolog.
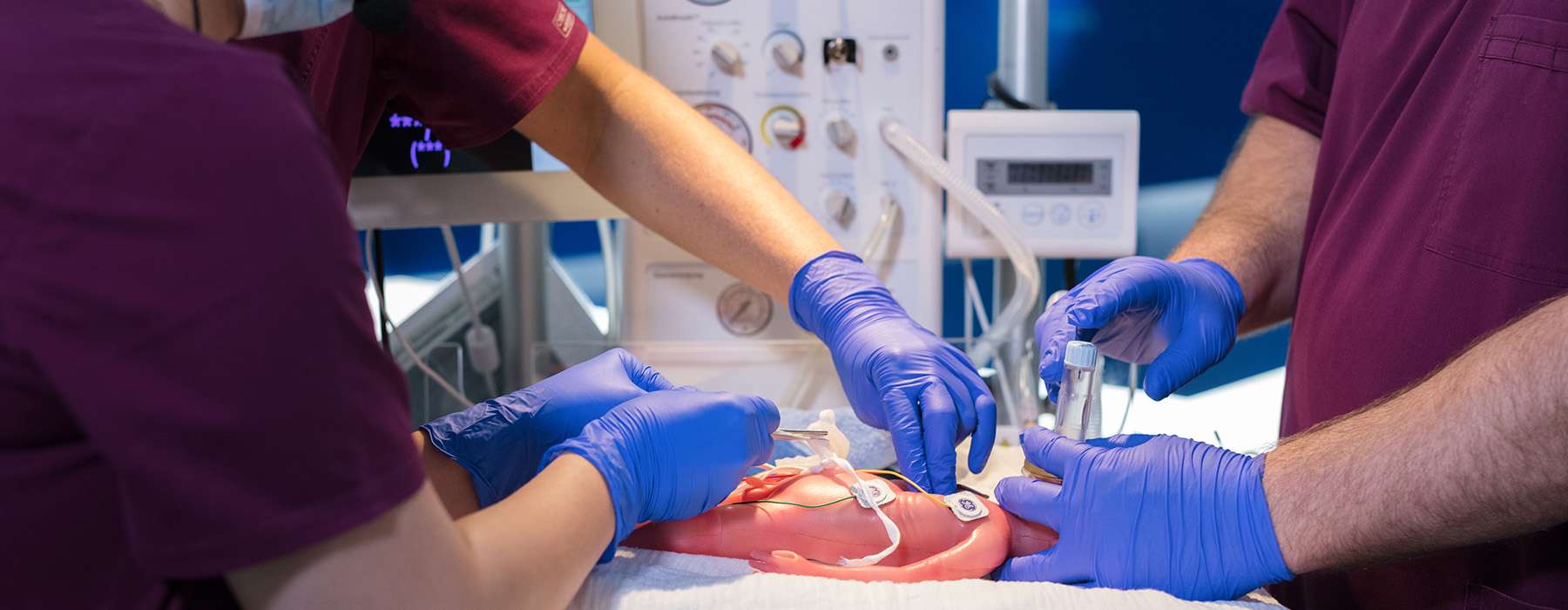
En multicenterstudie av neonatal återupplivning genomfördes på nio österrikiska sjukhus med hjälp av en serie tvärvetenskapliga in situ-simuleringar.3 Målet var att identifiera latenta säkerhetshot (LST) i de initiala simuleringarna och testa om dessa LST återkom eller om de hade lösts i uppföljande simuleringar.
För att uppnå en hög nivå av realism använde studien SimNewB®: en nyfödd, trådlös simulator som är idealisk för in situ-utbildning.
Totalt identifierades 400 latenta säkerhetshot i simuleringarna inom områden som inkluderade:
Hoten minskades med 62% från en simulering till nästa.
Hoten minskade med 45% från en simulering till nästa.
I kategorin system, vägar och resurser såg de en mindre minskning av LST:er: en minskning med 10 % från en simulering till nästa. Detta resultat antydde att problem i denna kategori var mer utmanande att lösa och skulle kräva mer tid och resurser att åtgärda.
Slutligen betonar denna studie simuleringens effektivitet när det gäller att upptäcka, minska och lösa LST:er över tid.

Ett stort barnsjukhus behövde flytta 70 kritiskt sjuka nyfödda till en ny byggnad för intensivvård.4 För att förbereda sig använde de simulering för att testa varje detalj i sin flyttplan och minska riskerna innan den första patienten transporterades.
De genomförde sex intensiva simuleringstillfällen där de simulerade transporten av patienter från NICU-från den ursprungliga enheten till den nya enheten. Teamen identifierade nyckelsårbarheter och åtgärdade dem framgångsrikt:
Problem identifierade genom simulering |
Lösning |
|
Begränsningar i passagen för högriskpatienter: |
Teamet identifierade alternativa rutter för dessa patienter. |
| Bristande fysisk miljö: Under transporten blev dockan oavsiktligt extuberad vid en golvsöm med ojämnt underlag mellan den gamla och nya enheten. |
Teamet använde extrem försiktighet vid passage genom detta område. |
| Bristande utrustning och förnödenheter: Medicinkit för akutfall saknade viktiga sprutor och lugnande medel. |
Varje sjuksköterska i teamet bar en speciell förpackning med sprutor och viktiga mediciner för snabb åtkomst. |
Resultaten var extraordinära: alla 70 patienter flyttades säkert på 6,5 timmar — nästan hälften av den beräknade tiden. Det förekom inga säkerhetsincidenter eller akutlarm.
Denna studie visar hur simuleringsbaserad systemtestning kan säkerställa operativ beredskap inför övergångar i verkligheten.
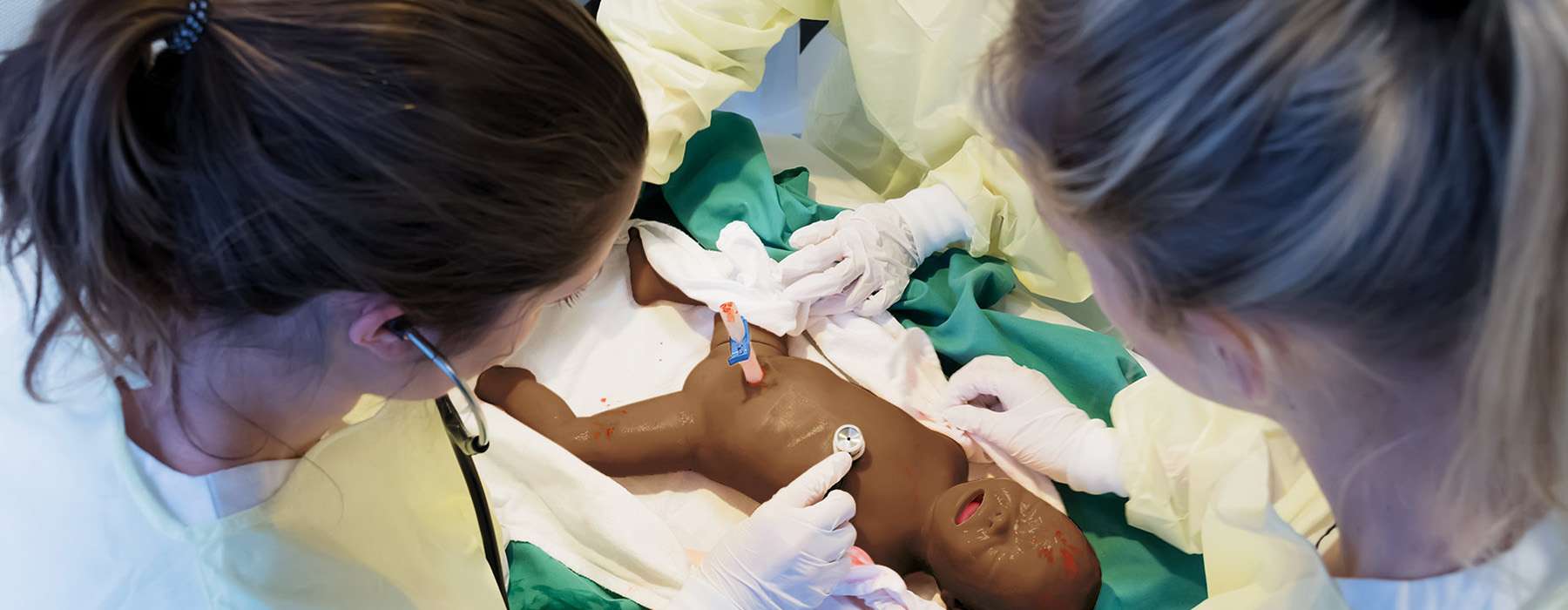
En grundläggande fördel med att använda simulering är att det samlar människor i problemlösningsprocessen. En långsiktig, åttaårig studie undersökte hur regelbundna in situ-simuleringar påverkade dolda säkerhetshot (LST) på en regional sjukhusavdelning för neonatal intensivvård (NICU).5 Tretton tvärvetenskapliga sessioner genomfördes, där anestesiologer, obstetriker, barnmorskor, sjuksköterskor och barnläkare deltog.
Simuleringarna avslöjade 67 dolda säkerhetshot, inklusive:
Resultatet var tydligt:
När in situ-simuleringsprogrammet pausades under COVID-19-pandemin ökade dolda hot igen. Detta bekräftar att fortlöpande simulering är avgörande för att upprätthålla patientsäkerhet.

- Dr. Lou Halamek
Professor, Avdelningen för Neonatal och Utvecklingsmedicin, Institutionen för Pediatrik
Avdelningen för Maternell-Fetal Medicin, Institutionen för Gynekologi och Obstetrik
Stanford University

Redo att prova in situ-simulering för att driva kvalitetsförbättringar på din neonatalavdelning? Här är 3 tips för att komma igång.
![]()
1. Använd nyföddssimulatorer som är verklighetstrogna.
För att testa den verkliga effekten av LST – och för att testa förbättringar innan behandling av riktiga patienter – välj en högkvalitativ nyföddssimulator som fullgången Emily/Emma och för tidigt födda Paul. Dessa simulatorer har realistiska interna strukturer och naturtrogna ansikts- och hudegenskaper. Kombinationen av avancerad teknik med ett autentiskt utseende och känsla omvandlar en simulering till en fullständig sensorisk upplevelse.
![]()
2. Spela in dina simuleringar.
Att använda ett trådlöst system för inspelning av simuleringar, såsom SimCapture Mobile Camera app, gör det möjligt att spela in simuleringar in situ. Titta igenom inspelningen, anteckna viktiga ögonblick och håll efteråt en debrief med ditt team. Att se inspelningen kan ge vårdgivare ett “perspektiv på sig själva utifrån” - och hur de system de arbetar inom kan påverka deras prestation.
![]()
3. Generera simulationsdata som kan driva förbättringar.
Dina simuleringar kommer att ge en enorm mängd prestandadata. Ett simulationshanteringssystem som SimCapture kan hjälpa dig att organisera all den datan till meningsfulla och användbara insikter. Du kan jämföra prestanda över tid, identifiera områden för förbättring och använda datan för att driva kontinuerligt kvalitetsförbättringsarbete i din neonatalavdelning.
Vi gör spännande framsteg inom området för kvalitetsförbättringar inom sjukvården. Följ vår sida för kvalitetsförbättringar inom sjukvården för fler resurser, och se till att prata med en av våra Laerdal-representanter för att se hur vi kan hjälpa dig i ditt arbete.