Kuinka vähentää naistentautien ja synnytysten hoitovirheiden korvausvaatimuksia
Merkittävä tutkimus osoittaa, kuinka potilaiden simulaatio voi olla gynekologin paras puolustus
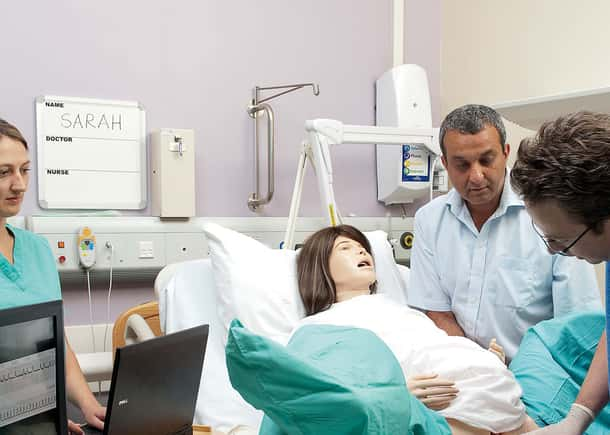
Merkittävä tutkimus osoittaa, kuinka potilaiden simulaatio voi olla gynekologin paras puolustus

Vuonna 2021 julkaistu tutkimus lehdessä Obstetrics & Gynecology paljasti merkittäviä tuloksia synnytyslääkäreille/gynekologeille (OB/GYN) – mutta myös riskienhallinnan parissa työskenteleville. Tutkimus, “Association of Simulation Training with Rates of Medical Malpractice Claims Among Obstetrician-Gynecologists,” voi olla merkittävä suunnanmuutos. Tutkimus osoitti, että simulaatiokoulutus vähensi merkittävästi OB/GYN-lääkäreiden lääketieteellisten virheiden korvausvaatimusmääriä.1
Tässä artikkelissa tarjoamme sinulle keskeisiä huomioita tutkimuksesta sekä omaa sisältöämme ja tutkimustamme liittyen äitiyshoitojen tuloksiin.
Vaikka vähentyneitä lääkintävirheistä johtuvia korvausvaatimuksia käytettiin mittarina, tutkimus keskittyy lopulta potilaiden hoitotulosten parantamiseen.
Tutkimus korostaa, että Yhdysvalloissa synnytystapahtumiin liittyviä haitallisia tapahtumia arvioidaan esiintyvän 2 %:sta 16 %:iin kaikista synnytyksistä. Eräs analyysi havaitsi, että 40,5 %:a haitallisista tapahtumista olisi voitu ehkäistä.2
Äitiyskuolleisuus Yhdysvalloissa on jatkanut kasvuaan viimeisten vuosikymmenten aikana.3 Uudet tiedot osoittivat, että äitiyskuolleisuus vuonna 2021 oli 32,9 kuolemaa 100 000 elävää syntymää kohden verrattuna 23,8:aan vuonna 2020.4 Tämä merkitsee 38 %:n kasvua äitiyskuolemissa. Mustien naisten kuolleisuusaste oli 2,6 kertaa korkeampi kuin ei-latinalaisamerikkalaisten valkoihoisten naisten.
Nämä hälyttävät tiedot herättävät huolta paitsi potilasturvallisuuden myös oikeudellisen vastuun osalta. Synnytyslääkäreillä on yksi korkeimmista lääkärivakuutusmaksuista lääketieteen aloilla,5 ja 79 % synnytyslääkäreistä on ollut osallisena lääkärivirheistä johtuvassa oikeusjutussa.6
Olipa yhteytesi synnytykseen mikä tahansa, tiedot vahvistavat, että toimenpiteiden tekeminen näiden lukujen vähentämiseksi ansaitsee olla etusijalla.
Retrospektiivistä tutkimusta johti lääkärit ja henkilökunta, jotka ovat yhteydessä neljään laitokseen: Center for Medical Simulation, Brigham and Women’s Hospital, Harvard Medical School ja CRICO/Risk Management Foundation of the Harvard Medical Institutions.7 He tarkastelivat 292 synnytys- ja naistentautien erikoislääkärin suoriutumista, jotka olivat saman vakuutusyhtiön kattamia ja osallistuivat yhteen tai useampaan simulaatiokoulutukseen vuosina 2002–2019. Koulutukset keskittyivät harvoin esiintyviin mutta vakaviin synnytystilanteisiin, ja niiden painopisteinä olivat tiimityö, viestintä ja organisaatiokulttuuri. Jokaisen koulutuksen jälkeen oli välitön palautekeskustelu.
Tutkimus paljasti, että simulaatiokoulutus johti lähes 50%:n laskuun vahingonkorvausvaatimusten määrässä.

Tutkimus paljasti myös, että useampaan kuin yhteen simulaatiokoulutukseen osallistuminen liittyi suurempaan laskuun vaatimusten määrissä. Lääkäreillä, jotka osallistuivat kolmeen tai useampaan koulutukseen, oli merkittävästi pienempi vaatimusaste koulutusten jälkeen verrattuna lääkäreihin, jotka kävivät vain yhden koulutuksen.
Tutkimusta on tehty aiemmin tällä alueella, mutta se ei ole saanut yhtä suurta julkisuutta.
Vuonna 2012 Premier-sairaalaverkosto julkaisi vastaavan tutkimuksen, joka perustui 14 sairaalaan, jotka osallistuivat perinataaliturvallisuusaloitteeseen (Premier Perinatal Safety Initiative). Tämä oli suunniteltu kouluttamaan synnytys- ja naistentautien asiantuntijoita sekä auttamaan henkilökuntaa perinataalihätätilanteiden toimintatavoissa. 14 sairaalaa käytti simulaatiota koulutusmenetelmänä. Tulokset osoittivat, että synnytykseen liittyvien vaatimusten määrä per toimitus näissä 13 sairaalassa väheni 37%.9, 10
Simulaatio-ohjelman tehokkuuden mittaaminen voi olla haastavaa. Monissa tutkimuksissa käytetään Likert-asteikkoja mittaamaan, kokiko osallistuja koulutuksen hyödylliseksi tai uskoiko hän taitojensa parantuneen, sen sijaan että katsottaisiin vaikutusta kliinisiin lopputuloksiin.11 Likert-asteikot esittävät osallistujille väittämän ja pyytävät arvioimaan, missä määrin he ovat samaa mieltä sen kanssa, käyttäen asteikkoa, joka ulottuu vaihtoehdoista "täysin samaa mieltä" "neutraaliin" ja "täysin eri mieltä."12

Tässä tutkimuksessa vahingonkorvausvaatimukset toimivat olennaisena korvikkeena Likert-asteikolle tai muille mittareille. Tutkimus osoittaa, että vaatimustiheydet ovat objektiivinen ja konkreettinen menestyksen mittari. Suuri vakuutusyhtiö CRICO valvoi vaatimustietojen keräämistä varmistamalla puolueettomuuden ja luotettavuuden.
Koska kyse on siitä, millainen vaikutus simulaatiolla voi olla sairaalan tulokseen, tämä tutkimus osoittaa, kuinka simulaatio voi tuottaa tulosta.
Tutkimuksen tekijät vahvistivat sen, mitä asiantuntijat ovat tienneet jo pitkään: simulaatiokoulutusten aikana hankitut taidot – erityisesti tehokas tiimityöskentely kiireellisissä tilanteissa – auttoivat edistämään turvallisempaa hoitoa, mikä johti harvempiin haitallisiin lopputuloksiin, jotka voisivat myöhemmin johtaa vastuuvahingonkorvausvaatimuksiin.13
Huoli viestinnästä ja tiimityöskentelystä ja niiden vaikutuksesta potilastuloksiin ulottuvat niinkin kauas kuin Institute of Medicine -laitoksen tunnettuun raporttiin, To Err Is Human, joka julkaistiin vuonna 1999. Kun tutkitaan potilaan haittatapahtumien juurisyitä, viestinnän ja tiimityön puutteet ovat yhteinen tekijä.
Oli aika, jolloin viestinnän ja tiimityöskentelyn taitoja pidettiin erillisinä kliinisistä taidoista. Nykyään niitä pidetään olennaisena osana kliinisten taitojen toteuttamista ja potilasturvallisuutta.
Yli 50 % tyypillisen sairaalan riskienhallintabudjetista käytetään synnytysosastolle.18 Lääkärit vastuu -vakuutuksien huimat kustannukset ovat johtaneet sairaaloita etsimään vaihtoehtoja. American Society of Healthcare Risk Managementin suorittaman tutkimuksen mukaan 80 % sairaaloiden riskienhallintapäälliköistä vakuuttaa lääkärinsä itse.19 Tämä kaikki viittaa synnytysosastoon liittyviin riskeihin ja mahdollisiin seurauksiin potilaille – seurauksiin, jotka asiantuntijoiden mukaan ovat monessa tapauksessa ehkäistävissä.
Äitiyskuolleisuuden jatkuvan kasvun myötä Laerdal on sitoutunut auttamaan tämän trendin kääntämisessä.
Laerdalin tehtävä on auttaa pelastamaan ihmishenkiä. Pyrimme tähän tehtävään auttamalla organisaatioita, kuten sinun, käyttämään simulaatiota henkilökuntasi kouluttamisessa ja opettamisessa tarjoamaan parasta mahdollista hoitoa. Tavoitteenamme on auttaa pelastamaan miljoona lisähenkeä vuosittain vuoteen 2030 mennessä. Etsimme terveydenhoidon erityisalueita, joissa tarve on kriittinen, ja synnytysosasto on tällä hetkellä yksi tärkeimmistä.
Alta löydät runsaasti resursseja, joiden avulla voit aloittaa simulaation käytön parantaaksesi synnytyspotilaiden turvallisuutta ja vähentääksesi vastuuta. Ja jos haluat keskustella Laerdalin edustajan kanssa, täytä alla oleva lomake.

pdf | 0.99 MB
One of the most important objectives during labor and delivery is recognizing the potential risks to the mother and baby. Learn more with this free infographic.