OB/GYN 의료 과실 청구 줄이는 방법
중요한 연구는 환자 시뮬레이션이 산부인과 전문의의 최고의 방어책이 될 수 있음을 보여줍니다
중요한 연구는 환자 시뮬레이션이 산부인과 전문의의 최고의 방어책이 될 수 있음을 보여줍니다

의료 과실 청구 감소가 하나의 척도로 사용되었지만, 이 연구는 궁극적으로 환자 결과 향상에 관한 것입니다.
이 연구는 미국에서 산과 부작용이 전체 분만 중 2%에서 16% 사이에서 발생할 것으로 추정되며, 한 분석에서는 부작용의 40.5%가 예방 가능했던 것으로 나타났습니다.2
미국에서 모성 사망률은 지난 몇 십 년간 계속 증가했습니다.3 새로운 데이터에 따르면, 2021년 모성 사망률은 10만 명의 출생당 32.9명이었으며, 이는 2020년의 23.8명과 비교됩니다.4 이는 모성 사망률이 38% 증가했다는 것을 나타냅니다. 흑인 여성의 비율은 비히스패닉 백인 여성의 비율보다 2.6배 높습니다.
이 놀라운 데이터는 환자 안전뿐만 아니라 법적 책임에 대해서도 우려를 불러일으킵니다. 산부인과 의사는 모든 의료 직종 중에서 가장 높은 의료 과실 보험료를 가지고 있으며,5 산부인과 의사의 79%가 의료 과실 소송에 연루된 적이 있습니다.6
출산 및 분만과 관련된 모든 사람들에게 이 숫자에 영향을 주기 위한 조치를 우선시할 필요가 있다는 것을 데이터가 확인시켜줍니다.
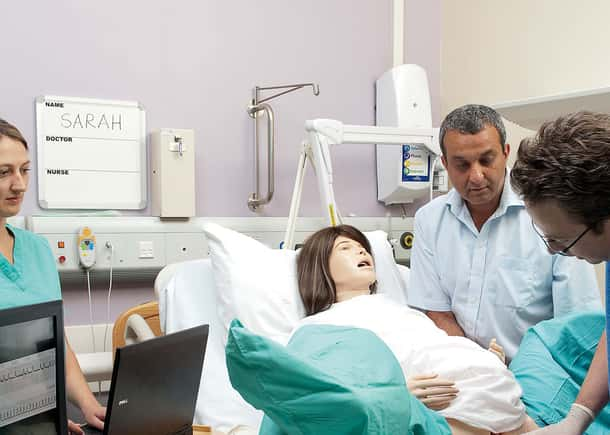
회고적 연구는 Center for Medical Simulation, Brigham and Women’s Hospital, Harvard Medical School 및 CRICO/Harvard Medical Institutions의 Risk Management Foundation에 소속된 의사와 직원들이 주도했습니다.7 연구팀은 2002년부터 2019년까지 시뮬레이션 교육을 한 번 이상 받은 동일한 보험에 가입된 292명의 산부인과 의사를 분석했습니다. 교육은 발생 빈도는 낮지만 위험성은 높은 산과 상황을 다루며, 팀워크, 의사소통 및 조직 문화에 초점을 맞췄습니다. 각 교육 후에는 즉시 디브리핑이 이루어졌습니다.
연구 결과는 시뮬레이션 교육이 의료 과실 클레임 비율을 약 50% 감소시켰다는 점을 보여주었습니다.

또한 연구 결과는 한 번 이상의 시뮬레이션 교육 참석이 클레임 감소와 더 큰 연관이 있다는 점을 보여주었습니다. 3번 이상의 교육을 받은 의사들이 한 번만 참석한 의사들에 비해 시뮬레이션 이후 클레임 비율이 현저히 낮았습니다.
과거에도 이 분야에 대한 연구가 이루어졌으나 크게 주목받지는 못했습니다.
2012년에 Premier Hospital 네트워크는 산과 응급 상황에 대한 대응 절차를 훈련하기 위해 산부인과 의사들을 교육하고 지원하기 위해 설계된 Premier Perinatal Safety Initiative에 참여한 14개 병원을 기반으로 한 유사한 연구를 발표했습니다. 14개 병원이 시뮬레이션을 훈련 방법으로 사용했습니다. 그 결과 13개 병원의 분만당 산과 클레임이 37% 감소했습니다.9, 10
시뮬레이션 프로그램의 효과를 측정하는 것은 도전 과제가 될 수 있습니다. 많은 연구에서 Likert 척도를 사용하여 참가자가 교육이 가치 있다고 느꼈는지 혹은 자신의 기술이 향상되었다고 믿었는지를 측정하는 반면, 임상 결과에 미치는 영향을 살펴볼 때도 있습니다.11 Likert 척도는 참가자에게 특정 진술을 제시하고 "매우 동의한다"에서 "중립적이다"를 거쳐 "매우 동의하지 않는다"까지의 값을 사용하여 이에 얼마만큼 동의하는지를 평가하도록 요청합니다.12

이 연구에서는 의료 과실 청구가 본질적으로 Likert 척도 또는 기타 측정 도구를 대신합니다. 연구는 청구율이 성공을 나타내는 객관적이고 실질적인 지표임을 강조합니다. 주요 보험사인 CRICO는 공정성과 신뢰성을 보장하기 위해 청구 데이터 수집을 감독했습니다.
시뮬레이션이 병원의 재정적 측면에 미치는 영향을 고려할 때, 이 연구는 시뮬레이션이 어떻게 효과를 낼 수 있는지를 보여줍니다.
이 연구의 저자들은 전문가들이 이미 오래전부터 알고 있던 내용을 확인했습니다: 시뮬레이션 훈련에서 얻은 기술 – 즉, 고위험 상황에서의 효과적인 팀워크 – 은 더 안전한 진료를 촉진하여 잠재적으로 향후 의료 과실 소송으로 이어질 수 있는 부정적 결과를 줄이는 데 기여했습니다.13
의사소통과 팀워크 문제와 그것들이 환자 결과에 미칠 수 있는 영향에 대한 우려는 1999년에 발표된 유명한 보고서, To Err Is Human 시절로 거슬러 올라가며, 환자 부정적 사건의 근본 원인을 살펴볼 때 의사소통 및 팀워크의 실패가 흔한 공통점으로 나타납니다.
과거에는 의사소통 및 팀워크 기술이 임상 기술과는 별개로 간주되기도 했습니다. 오늘날에는 그것들이 임상 기술과 환자 안전을 제공하는 데 필수적인 부분으로 여겨지고 있습니다.
일반적인 병원의 위험 관리 예산의 50% 이상이 분만 및 출산에서 사용됩니다.18 의료 사고 보험의 막대한 비용은 병원들이 대안을 찾도록 이끌었습니다. 미국 의료 위험 관리 협회에서 실시한 연구에 따르면 병원 위험 관리자의 80%가 의사들을 자기 보험화하고 있다.19 이는 모두 분만 및 출산과 관련된 위험과 환자에게 발생할 수 있는 잠재적 결과를 나타내며, 전문가들에 따르면 많은 사례에서 예방이 가능하다고 동의하고 있습니다.
산모 사망률이 계속 증가하는 가운데, Laerdal은 이 추세를 되돌리기 위해 최선을 다하고 있습니다.
Laerdal의 미션은 생명을 구하는 것입니다. 우리는 시뮬레이션을 활용하여 직원들에게 최상의 의료서비스를 교육하고 훈련하며, 귀하의 조직처럼 생명을 구하는 것을 목표로 합니다. 우리의 목표는 2030년까지 매년 추가로 100만 명의 생명을 구하는 것입니다. 우리는 의료에서 긴급한 필요가 있는 특정 분야를 찾아내며, 현재 분만 및 출산이 가장 중요한 영역 중 하나로 꼽히고 있습니다.
아래에서 시뮬레이션을 활용하여 산모 환자의 안전을 개선하고 책임을 줄이는 방법을 시작하는 데 도움이 되는 풍부한 자료를 찾을 수 있습니다. 또한 Laerdal 담당자와 이야기를 나누고 싶으시다면, 아래 양식을 작성하여 제출하십시오.
pdf | 0.99 MB
One of the most important objectives during labor and delivery is recognizing the potential risks to the mother and baby. Learn more with this free infographic.