如何减少妇产科医疗事故索赔
一项具有里程碑意义的研究显示,患者模拟如何成为妇产科医生的最佳防御
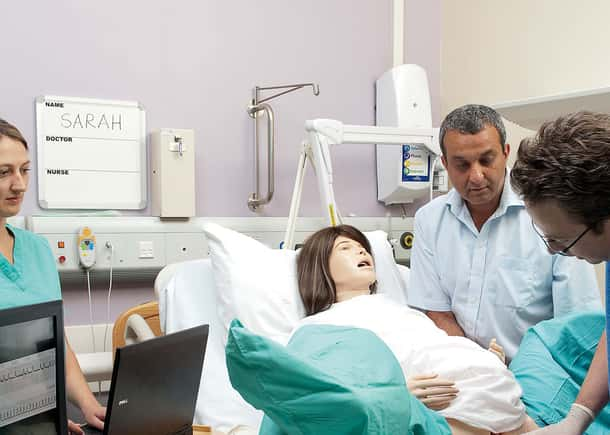
一项具有里程碑意义的研究显示,患者模拟如何成为妇产科医生的最佳防御

虽然减少医疗事故索赔被用作衡量标准,但这项研究最终是为了改善患者的结果。
该研究强调,在美国,产科不良事件估计发生在所有分娩的2%到16%之间。一项分析发现,40.5%的不良事件本可以被预防。2
美国的孕产妇死亡率在过去几十年中持续上升。3 最新数据显示,2021年的孕产妇死亡率为每10万活产32.9人,而2020年为23.8人。4 这意味着孕产妇死亡率增加了38%。 对于黑人女性,这一比例是非西班牙裔白人女性的2.6倍。
这一令人震惊的数据不仅引发了对患者安全的担忧,也带来了法律责任方面的问题。妇产科医生的医疗事故保险费率是所有医疗职业中最高的之一,5 并且79%的妇产科医生曾参与过医疗事故诉讼。6
无论您与分娩护理有何种关系,数据都表明采取措施对这些数字产生影响应该被优先考虑。
这项回顾性研究由隶属于四个机构的医生和工作人员领导:医学模拟中心、布列根和妇女医院、哈佛医学院以及哈佛医学院的CRICO/风险管理基金会。7 他们分析了292名妇产科医生的表现,这些医生均由同一家保险公司承保,并且在2002年至2019年间参加过一次或多次模拟训练。这些训练涉及低频率、高严重性的产科场景,重点是团队合作、沟通和组织文化。每次训练结束后都会立即进行反馈总结。
研究显示,模拟训练使医疗事故赔偿率减少了近50%。

研究还发现,参加不止一次的模拟训练与更显著的赔偿率下降有关。与仅参加一次训练的医生相比,参加三次或以上训练的医生在训练后的赔偿率明显更低。
过去已有相关领域的研究,但未被广泛宣传。
2012年,Premier医院网络发布了一项类似的研究,该研究基于参与Premier围产安全倡议的14家医院,这项倡议旨在训练妇产科医生并协助医务人员应对围产期紧急情况。这14家医院均使用模拟作为训练方法。研究结果显示,在这13家医院,每次分娩的妇产科赔偿率降低了37%。9, 10
衡量模拟项目的效果可能是一项挑战。在许多研究中,Likert量表被用来衡量参与者是否认为培训具有价值或认为他们的技能有所提升,而不是关注对临床结果的影响。11 Likert量表向参与者提出一个陈述,并要求他们根据自己的同意程度进行评分,范围从“非常同意”到“中立”再到“非常不同意”。12

在这项研究中,医疗事故索赔在很大程度上取代了Likert量表或其他衡量方法。研究指出,索赔率是成功的一个客观、明确的指标。主要保险公司CRICO监督索赔数据的收集,以确保公正性和可靠性。
关于模拟对医院财务状况的影响,这项研究展示了模拟如何带来收益。
研究的作者肯定了专家们早已知道的一点:通过模拟训练获得的技能–即在高风险情况下的有效团队合作–有助于促进更安全的护理,从而减少可能导致后续医疗纠纷的不良结果。13
关于沟通和团队合作的问题及其对患者结果影响的担忧可以追溯到1999年美国医学研究所著名的《人非圣贤,孰能无过》报告。当分析不良患者事件的根本原因时,沟通和团队合作的失败是其中的共同因素。
曾经,沟通和团队合作技能被认为与临床技能分离。如今,它们被认为是临床技能和患者安全交付过程中的重要组成部分。
典型医院风险管理预算的50%以上用于产科和分娩。18 巨额的医疗事故保险费用使医院开始寻求替代方案。美国医疗风险管理协会的一项研究发现,80%的医院风险管理人员正在为医生提供自保。19 这些都指向了与产科和分娩相关的风险以及对患者可能造成的后果——专家一致认为,其中许多情况是可以预防的。
随着孕产妇死亡率继续上升,Laerdal致力于帮助扭转这一趋势。
Laerdal的使命是帮助拯救生命。我们通过帮助像您这样的组织使用模拟技术来教育和培训您的员工提供最佳护理来践行这一使命。我们的目标是到2030年每年额外拯救100万条生命。我们专注于医疗领域中需要紧迫关注的具体领域,目前产科和分娩仍然是最重要的领域之一。
下面您会找到丰富的资源,帮助您开始使用模拟技术改善孕产妇患者的安全,同时降低责任风险。如果您希望与Laerdal代表直接交流,请填写以下表格。
pdf | 0.99 MB
One of the most important objectives during labor and delivery is recognizing the potential risks to the mother and baby. Learn more with this free infographic.